Диабет причины

Среди встречающихся нарушений обмена веществ сахарный диабет стоит на втором месте после ожирения. В мире сахарным диабетом страдает около 10% населения, однако, если учесть скрытые формы заболевания, то эта цифра может быть в 3-4 раза больше. Сахарный диабет развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Выработка инсулина происходит в поджелудочной железе ß-клетками островков Лангерганса.
Участвуя в обмене углеводов, инсулин повышает поступление в клетки глюкозы, способствует синтезу и накоплению гликогена в печени, тормозит распад углеводных соединений. В процессе белкового обмена инсулин усиливает синтез нуклеиновых кислот, белка и подавляет его распад. Влияние инсулина на жировой обмен заключается в активизации поступления в жировые клетки глюкозы, энергетических процессов в клетках, синтезе жирных кислот и замедлении распада жиров. При участии инсулина усиливается процесс поступления в клетку натрия. Нарушения обменных процессов, контролируемых инсулином, могут развиваться при недостаточном его синтезе (сахарный диабет I типа) или при невосприимчивости тканей к инсулину (сахарный диабет II типа).
Причины и механизм развития сахарного диабета
Сахарный диабет I типа чаще выявляется у молодых пациентов до 30 лет. Нарушение синтеза инсулина развивается в результате поражения поджелудочной железы аутоиммунного характера и разрушения инсулинпродуцирующих ß-клеток. У большинства пациентов сахарный диабет развивается после вирусной инфекции (эпидемического паротита, краснухи, вирусного гепатита) или токсического воздействия (нитрозаминами, пестицидами, лекарственными веществами и др.), иммунный ответ на которые вызывает гибель клеток поджелудочной железы. Сахарный диабет развивается, если поражено более 80% инсулинпродуцирующих клеток. Являясь аутоиммунным заболеванием, сахарный диабет I типа часто сочетается с другими процессами аутоиммунного генеза: тиреотоксикозом, диффузным токсическим зобом и др.
При сахарном диабете II типа развивается инсулинорезистентность тканей, т. е. нечувствительность их к инсулину. При этом содержание инсулина в крови может быть нормальным или повышенным, однако клетки к нему невосприимчивы. У большинства (85%) пациентов выявляется сахарный диабет II типа. Если пациент страдает ожирением, восприимчивость тканей к инсулину блокируется жировой тканью. Сахарному диабету II типа более подвержены пожилые пациенты, у которых с возрастом происходит снижение толерантности к глюкозе.
Возникновению сахарного диабета II типа может сопутствовать воздействие следующих факторов:
- генетических – риск развития заболевания составляет 3-9%, если родственники или родители больны сахарным диабетом;
- ожирения – при избыточном количестве жировой ткани (особенно абдоминальном типе ожирения) происходит заметное снижение чувствительности тканей к инсулину, способствующее развитию сахарного диабета;
- нарушений питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета;
- сердечно-сосудистых заболеваний – атеросклероза, артериальной гипертонии, ИБС, уменьшающих инсулинорезистентность тканей;
- хронических стрессовых ситуаций – в состоянии стресса в организме повышается количество катехоламинов (норадреналина, адреналина), глюкокортикоидов, способствующих развитию диабета;
- диабетогенного действия некоторых лекарств — глюкокортикоидных синтетических гормонов, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др.
- хронической недостаточности коры надпочечников.
При недостаточности или резистентности к инсулину уменьшается поступление глюкозы в клетки и повышается ее содержание в крови.
организме включается активизация альтернативных путей переработки и усвоения глюкозы, что приводит к скоплению в тканях гликозаминогликанов, сорбитола, гликилированного гемоглобина. Накопление сорбитола ведет к развитию катаракты, микроангиопатий (нарушений функций капилляров и артериол), нейропатии (нарушениям в работе нервной системы); гликозаминогликаны вызывают поражение суставов. Для получения клетками недостающей энергии в организме начинаются процессы распада белка, вызывающие мышечную слабость и дистрофию скелетных и сердечной мышц. Активизируется перекисное окисление жиров, происходит накопление токсичных продуктов обмена (кетоновых тел).
Гипергликемия в крови при сахарном диабете вызывает усиление мочеотделения для вывода лишнего сахара из организма. Вместе с глюкозой через почки теряется значительное количество жидкости, приводя к обезвоживанию (дегидратации). Вместе с потерей глюкозы уменьшаются энергетические запасы организма, поэтому при сахарном диабете у пациентов отмечается потеря веса. Повышенный уровень сахара, дегидратация и накопление кетоновых тел вследствие распада жировых клеток вызывает опасное состояние диабетического кетоацидоза. Со временем из-за высокого уровня сахара развиваются повреждения нервов, мелких кровеносных сосудов почек, глаз, сердца, мозга.
Классификация сахарного диабета
По сопряженности с другими заболеваниями эндокринология выделяет сахарный диабет симптоматический (вторичный) и истинный.
Симптоматический сахарный диабет сопутствует заболеваниям желез внутренней секреции: поджелудочной, щитовидной, надпочечников, гипофиза и служит одним из проявлений первичной патологии.
Истинный сахарный диабет может быть двух типов:
- инсулинзависимый I типа (ИСЗД I типа), если собственный инсулин не вырабатывается в организме или вырабатывается в недостаточном количестве;
- инсулиннезависимый II типа (ИНЗСД II типа), если отмечается нечувствительность тканей к инсулину при его достатке и избытке в крови.
Отдельно выделяют сахарный диабет беременных.
Различают три степени тяжести сахарного диабета: легкую (I), среднюю (II) и тяжелую (III) и три состояния компенсации нарушений углеводного обмена: компенсированное, субкомпенсированное и декомпенсированное.
Симптомы сахарного диабета
Развитие сахарного диабета I типа происходит стремительно, II типа — напротив постепенно. Часто отмечается скрытое, бессимптомное течение сахарного диабета, и его выявление происходит случайно при исследовании глазного дна или лабораторном определении сахара в крови и моче. Клинически сахарный диабет I и II типов проявляют себя по-разному, однако общими для них являются следующие признаки:
- жажда и сухость во рту, сопровождающиеся полидипсией (повышенным употреблением жидкости) до 8-10 л в сутки;
- полиурия (обильное и учащенное мочеиспускание);
- полифагия (повышенный аппетит);
- сухость кожи и слизистых, сопровождающиеся зудом (в т. ч. промежности), гнойничковые инфекции кожи;
- нарушение сна, слабость, снижение работоспособности;
- судороги в икроножных мышцах;
- нарушения зрения.
Проявления сахарного диабета I типа характеризуются сильной жаждой, частым мочеиспусканием, тошнотой, слабостью, рвотой, повышенной утомляемостью, постоянным чувством голода, потерей веса (при нормальном или повышенном питании), раздражительностью. Признаком диабета у детей служит появление ночного недержания мочи, особенно, если ранее ребенок не мочился в постель. При сахарном диабете I типа чаще развиваются гипергликемические (с критически высоким уровнем сахара в крови) и гипогликемические (с критически низким содержанием сахара в крови) состояния, требующие проведения экстренных мероприятий.
При сахарном диабете II типа преобладают кожный зуд, жажда, нарушение зрения, выраженные сонливость и утомляемость, инфекции кожи, медленные процессы заживления ран, парестезия и онемение ног. У пациентов с сахарным диабетом II типа часто наблюдается ожирение.
Течение сахарного диабета нередко сопровождается выпадением волос на нижних конечностях и усилением их роста на лице, появлением ксантом (мелких желтоватых наростов на теле), баланопоститом у мужчин и вульвовагинитом у женщин. По мере прогрессирования сахарного диабета нарушение всех видов обмена приводит к снижению иммунитета и сопротивляемости инфекциям. Длительное течение диабета вызывает поражение костной системы, проявляющееся остеопорозом (разрежением костной ткани). Появляются боли в пояснице, костях, суставах, вывихи и подвывихи позвонков и суставов, переломы и деформация костей, приводящие к инвалидности.
Осложнения сахарного диабета
Течение сахарного диабета может осложняться развитием полиорганных нарушений:
- диабетической ангиопатии – усилением проницаемости сосудов, их ломкостью, тромбозами, атеросклерозированием, приводящим к развитию коронарной болезни сердца, перемежающейся хромоты, диабетической энцефалопатии;
- диабетической полиневропатии – поражением периферических нервов у 75% пациентов, в результате чего происходит нарушение чувствительности, отек и зябкость конечностей, чувство жжения и «ползания» мурашек. Диабетическая нейропатия развивается спустя годы после заболевания сахарным диабетом, чаще встречается при инсулинонезависимом типе;
- диабетической ретинопатии – разрушением сетчатки, артерий, вен и капилляров глаза, снижением зрения, чреватых отслойкой сетчатки и полной слепотой. При сахарном диабете I типа проявляется через 10-15 лет, при II типе – ранее, выявляется у 80-95% пациентов;
- диабетической нефропатии – поражением почечных сосудов с нарушением функций почек и развитием почечной недостаточности. Отмечается у 40-45% пациентов с сахарным диабетом через 15-20 лет от начала заболевания;
- диабетической стопы – нарушением кровообращения нижних конечностей, болями в икроножных мышцах, трофическими язвами, разрушением костей и суставов стоп.
Критическими, остро возникающими состояниями при сахарном диабете служат диабетическая (гипергликемическая) и гипогликемическая комы.
Гипергликемическое состояние и кома развиваются в результате резкого и значительного повышения уровня глюкозы в крови. Предвестниками гипергликемии служат нарастающее общее недомогание, слабость, головная боль, подавленность, потеря аппетита. Затем появляются боли в животе, шумное дыхание Куссмауля, рвота с запахом ацетона изо рта, прогрессирующая апатия и сонливость, снижение АД. Это состояние обусловлено кетоацидозом (накоплением кетоновых тел) в крови и может привести к потере сознания – диабетической коме и гибели пациента.
Противоположное критическое состояние при сахарном диабете – гипогликемическая кома развивается при резком падении в крови уровня глюкозы, чаще в связи с передозировкой инсулина. Нарастание гипогликемии внезапное, быстрое. Резко появляется ощущение голода, слабость, дрожь в конечностях, поверхностное дыхание, артериальная гипертензия, кожа пациента холодная, влажная, иногда развиваются судороги.
Предупреждение осложнений при сахарном диабете возможно при постоянном лечении и тщательном контроле уровня глюкозы в крови.
Диагностика сахарного диабета
О наличии сахарного диабета свидетельствует содержание глюкозы в капиллярной крови натощак, превышающее 6,5 ммоль/л. В норме глюкоза в моче отсутствует, т. к. задерживается в организме почечным фильтром. При повышении уровня глюкозы крови более 8,8-9,9 ммоль/л (160-180 мг%) почечный барьер не справляется и пропускает глюкозу в мочу. Наличие сахара в моче определяется специальными тест-полосками. Минимальное содержание глюкозы в крови, при котором она начинает определяться в моче, называется «почечным порогом».
Обследование при подозрении на сахарный диабет включает определение уровня:
- глюкозы натощак в капиллярной крови (из пальца);
- глюкозы и кетоновых тел в моче – их наличие свидетельствует о сахарном диабете;
- гликозилированного гемоглобина — значительно повышается при сахарном диабете;
- С-пептида и инсулина в крови – при сахарном диабете I типа оба показателя значительно снижены, при II типе – практически не изменены;
- проведение нагрузочного теста (теста толерантности к глюкозе): определение глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды. Отрицательным (не подтверждающим сахарный диабет) результат теста считается при пробах: натощак < 6,5 ммоль/л, через 2 часа - < 7,7ммоль/л. Подтверждают наличие сахарного диабета показатели > 6,6ммоль/л при первом измерении и >11,1 ммоль/л через 2 часа после нагрузки глюкозой.
Для диагностики осложнений сахарного диабета проводят дополнительные обследования: УЗИ почек, реовазографию нижних конечностей, реоэнцефалографию, ЭЭГ головного мозга.
Лечение сахарного диабета
Выполнение рекомендаций диабетолога, самоконтроль и лечение при сахарном диабете проводятся пожизненно и позволяют существенно замедлить или избежать осложненных вариантов течения заболевания. Лечение любой формы сахарного диабета направлено на понижение уровня глюкозы крови, нормализацию вех видов обмена и предупреждение осложнений.
Основой лечения всех форм диабета является диетотерапия с учетом пола, возраста, массы тела, физических нагрузок пациента. Проводится обучение принципам расчета калорийности рациона с учетом содержания углеводов, жиров, белков, витаминов и микроэлементов. При инсулинозависимом сахарном диабете рекомендуется потребление углеводов в одни и те же часы для облегчения контроля и коррекции уровня глюкозы инсулином. При ИЗСД I типа ограничивается прием жирной пищи, способствующей кетоацидозу. При инсулинонезависимом сахарном диабете исключаются все виды сахаров и сокращается общая калорийность пищи.
Питание должно быть дробным (не менее 4-5 раз в день), с равномерным распределением углеводов, способствующее стабильному уровню глюкозы и поддержанию основного обмена. Рекомендуются специальные диабетические продукты на основе сахарозаменителей (аспартама, сахарина, ксилита, сорбита, фруктозы и др.). Коррекция диабетических нарушений только при помощи одной диеты применяется в легкой степени заболевания.
Выбор медикаментозного лечения сахарного диабета обусловлен типом заболевания. Пациентам с сахарным диабетом I типа показана инсулинотерапия, при II типе – диета и сахароснижающие средства (инсулин назначается при неэффективности приема таблетированных форм, развитии кетоазидоза и прекоматозного состояния, туберкулезе, хроническом пиелонефрите, печеночной и почечной недостаточности).
Введение инсулина осуществляется под систематическим контролем уровня глюкозы в крови и моче. Инсулины по механизму и сроку действия бывают трех основных видов: пролонгированного (продленного), промежуточного и короткого действия. Инсулин пролонгированного характера вводится 1 раз в сутки вне зависимости от приема пищи. Чаще инъекции пролонгированного инсулина назначаются вместе с препаратами промежуточного и короткого действия, позволяя добиться компенсации сахарного диабета.
Применение инсулина опасно передозировкой, приводящей к резкому снижению сахара, развитию состояния гипогликемии и комы. Подбор препаратов и дозы инсулина проводится с учетом изменений физической активности пациента в течение суток, стабильности уровня сахара крови, калорийности пищевого рациона, дробности питания, переносимости инсулина и т. д. При инсулинотерапии возможно развитие местных (боль, покраснение, отек в месте инъекции) и общих (вплоть до анафилаксии) аллергических реакций. Также инсулинотерапия может осложниться липодистрофией – «провалами» в жировой ткани в месте введения инсулина.
Сахаропонижающие таблетированные препараты назначаются при инсулинонезависимом сахарном диабете в дополнение к диете. По механизму снижения сахара в крови выделяют следующие группы сахароснижающих средств:
- препараты сульфонилмочевины (гликвидон, глибенкламид, хлорпропамид, карбутамид) – стимулируют выработку инсулина ß-клетками поджелудочной железы и способствуют проникновению глюкозы в ткани. Оптимально подобранная дозировка препаратов данной группы поддерживает уровень глюкозы не > 8 ммоль/л. При передозировке возможно развитие гипогликемии и комы.
- бигуаниды (метформин, буформин и др.) – уменьшают усвоение глюкозы в кишечнике и способствуют насыщению ей периферических тканей. Бигуаниды могут повышать в крови уровень мочевой кислоты и вызывать развитие тяжелого состояния — лактацидоза у пациентов старше 60 лет, а также лиц, страдающих печеночной и почечной недостаточностью, хроническими инфекциями. Бигуаниды чаще назначаются при инсулинонезависимом сахарном диабете у молодых пациентов с ожирением.
- меглитиниды (натеглинид, репаглинид) – вызывают снижение уровня сахара, стимулируя поджелудочную железу к секреции инсулина. Действие этих препаратов зависит от содержания сахара в крови и не вызывает гипогликемии.
- ингибиторы альфа-глюкозидаз (миглитол, акарбоза) — замедляют повышение сахара в крови, блокируя ферменты, участвующие в усвоении крахмала. Побочное действие — метеоризм и диарея.
- тиазолидиндионы — снижают количество сахара, высвобождаемого из печени, повышают восприимчивость жировых клеток к инсулину. Противопоказаны при сердечной недостаточности.
При сахарном диабете важно обучение пациента и членов его семьи навыкам контроля за самочувствием и состоянием больного, мерам первой помощи при развитии прекоматозных и коматозных состояний. Благотворное лечебное воздействие при сахарном диабете оказывает снижение лишнего веса и индивидуальные умеренные физические нагрузки. За счет мышечных усилий происходит усиление окисления глюкозы и уменьшение ее содержания в крови. Однако, физические упражнения нельзя начинать при уровне глюкозы > 15 ммоль/л, сначала необходимо дождаться ее снижения под действием препаратов. При сахарном диабете физическая нагрузка должна равномерно распределяться на все группы мышц.
www.krasotaimedicina.ru
Сегодня выделяют два типа диабета. Связано это с тем, что, с одной стороны, это разные по своему происхождению болезни, а с другой — они имеют общий признак — повышенное содержание сахара в крови, что и объединяет их в одну болезнь — сахарный диабет. Если диабет I типа (инсулинзависимый) — редкое заболевание, то диабет II типа (инсулиннезависимый) встречается довольно часто. Например, в Германии приблизительно 150-200 тыс. больных диабетом I типа и около 5 млн больных диабетом II типа. При инсулиннезависимом диабете в организме или недостает инсулина, или его слишком много, но правильно он использоваться не может.
Основных причин развития инсулиннезависимого диабета несколько:
1. Ожирение.
2. Неправильное питание (высококалорийная пища, избыточное употребление жиров животного происхождения, систематическое употребление алкоголя, курение, недостаток грубоволокнистой пищевой клетчатки), которое приводит к ожирению и заболеванию желудочно-кишечного тракта, что способствует развитию диабета.

3. Малоподвижный образ жизни, при котором снижается использование глюкозы тканями.
4. Психические и эмоциональные перегрузки, частые стрессы, вызывающие повышенное выделение гормонов, что способствует развитию диабета. Хронические гастрит, холецистит, сопровождающиеся нарушением желудочно-кишечных гормонов, которые регулируют уровень инсулина и глюкозы.

5. Ишемическая болезнь сердца, способствующая развитию диабета, так как снижается чувствительность организма к инсулину.
7. Употребление некоторых лекарственных препаратов, особенно мочегонных, гипотензивных (клофелин, гемитон и др.), препаратов, содержащих адреналин, цитостатических средств, гормональных препаратов (преднизолон в том числе), некоторых противозачаточных средств.

«Управлять» таким диабетом можно с помощью диеты и комбинаций противодиабетических таблеток, которые регулируют производство в организме инсулина или снижают уровень сахара в крови. Такой диабет чаще всего проявляется постепенно, пса очевидных признаков. Как правило, его обнаруживают случайно, во время медицинского осмотра.
Эта разновидность диабета встречается и у подростков (около 5% больных в возрасте до 20 лет), но вероятность заболевания выше всего у тех, кому за 40 лет. К 50-60 годам риск еще больше увеличивается.
Часто эта форма диабета является наследственной болезнью. У 85% страдающих им людей близкие родственники — диабетики. Если страдающие ожирением диабетики похудеют, они могут избавиться от признаков заболевания. Если соблюдать определенную диету, заниматься регулярно «портом, постоянно контролировать свое состояние, можно снизить или полностью исключить потребность в таблетках или инъекциях. Но эта форма диабета не всегда вызывается перееданием. Иногда причиной может быть плохая работа поджелудочной железы.
Другой вид заболевания, гораздо более сложный — инсулинзависимый диабет. Такой тип диабета обнаруживается по резким, ярким симптомам: частое мочеиспускание, сильная жажда, значительная потеря веса, слабость, раздражительность. Как уже говорилось, в этом случае может развиться кетоацидоз, а затем — гипергликемическая кома, опасная для жизни. Если у вас инсулинзависимый диабет, таблетки и диета не помогут, инъекции инсулина обязательны. Но если вы не страдаете ожирением, а скорее, наоборот, очень худы и даже слабы, — добавочные дозы инсулина в сочетании с правильной диетой, занятиями спортом, приемом отваров из лекарственных растений практически всегда будут поддерживать необходимое количество сахара в крови. Количество еды, доза инсулина и объем физических нагрузок должны быть уравновешенны.
Дело в том, что инсулин дает организму возможность получить энергию из пищи, а занятия спортом снижают уровень сахара в крови. То есть, если вы едите больше, вам нужны большая доза инсулина и больше физических нагрузок, если едите меньше — наоборот. Это очень просто, только нужно все время об этом помнить. Но о какой бы форме заболевания ни шла речь, необходимо знать: жизнь диабетика — это в первую очередь постоянный контроль за собой. Неуправляемый диабет влияет на все органы и системы, становится причиной множества осложнений. Если вы приучите себя контролировать заболевание, все страдания окупятся. Запомните, что ответственность за ваше здоровье вы несете сами. Нужно вести четко спланированную жизнь: есть в одно и то же время, принимать таблетки и делать инсулиновые инъекции по расписанию, постоянно делать анализы (можно и в домашних условиях при помощи глюкотестов — анализов мочи на сахар или при помощи специального аппарата для анализа крови), ходить к врачу.
Врач поставит вам диагноз, выпишет рецепт и назначит лечение, но вашу жизнь проживете только вы. Ходите к врачу почаще, неважно, принимаете вы инсулин или нет, но уровень сахара в крови вы должны обязательно контролировать. Врач будет следить за уровнем сахара в крови, чтобы предотвратить возможные осложнения, а также поможет вам спланировать диету, занятия спортом, а в целом — жизнь. Для управления диабетом вам нужна только диета, посещайте врача не реже 1 раза в 3 месяца. Делайте это регулярно, по расписанию, а не тогда, когда вам вздумается. А если делаете инъекции или принимаете таблетки, посещайте врача чаще, в зависимости от состояния, но не реже 1 раза в месяц. Необходимо также установить твердый режим питания.
Вы изо дня в день обязательно должны завтракать, обедать, ужинать и дважды перекусывать. Это будет сложно до тех пор, пока вы не войдете в ритм, но такой распорядок принесет свои плоды. Лучше и дешевле правильно питаться, чем потом страдать и лечиться дорогими лекарствами. Благодаря упорству вы будете лучше себя чувствовать сейчас и в будущем. Это станет вашим образом жизни. Так вы предотвратите возможные осложнения и доживете до глубокой старости, сохранив здоровье.
При сахарном диабете поджелудочная железа не способна продуцировать необходимое количество инсулина либо вырабатывать инсулин нужного качества. Почему это происходит, пока не выяснено. Существуют отдельные гипотезы, обладающие разной степенью достоверности, можно указать на ряд факторов риска.
Есть предположение, что сахарный диабет I типа возникает вследствие вирусной инфекции. Диабет II типа часто обусловлен генетическими дефектами. Одно ученые знают точно — диабетом нельзя заразиться, как заражаются гриппом или туберкулезом. Можно предположить, что причиной возникновения диабета 1 типа (инсулино-зависимого) становится снижение выработки инсулина или полное ее прекращение вследствие гибели бета-клеток поджелудочной железы, вырабатывающих инсулин. Одним из факторов этого уменьшения могут быть аутоиммунные процессы, происходящие в организме.
При сахарном диабете второго типа, который встречается в четыре раза чаще, чем диабет первого типа, бета-клетки вначале вырабатывают инсулин в обычном и даже большом количестве. Однако ткани организма невосприимчивы к его действию, и поэтому поджелудочная железа наращивает выработку инсулина, для того чтобы преодолеть резистентность тканей, и на некоторое время ей это удается сделать — благодаря избыточной секреции инсулина поддерживается нормальный уровень сахара в крови. Долгое время работать в таком режиме поджелудочная железа не может — она истощается, секреция инсулина снижается, и возникает сахарный диабет.
Существует ряд факторов, предрасполагающих к появлению сахарного диабета.
На первом месте следует указать наследственную предрасположенность. Практически все специалисты согласны с тем, что риск заболеть сахарным диабетом возрастает, если в вашей семье кто-то болеет или болел сахарным диабетом — один из родителей, брат или сест-ра. Наиболее тесная наследственная взаимосвязь прослеживается при диабете II типа. Он наследуется с вероятностью 80% как по материнской, так и по отцовской линии, а если инсулинонезависимым сахарным диабетом болеют оба родителя, вероятность его проявления у детей приближается к 100%. Эти цифры не приговор. С малых лет ребенку нужно объяснить, что существует определенный риск заболевания, но если он исключит действие других предрасполагающих факторов, будет внимательно следить за своим здоровьем, то сможет избежать развития сахарного диабета.
Наследственную предрасположенность необходимо учитывать во многих жизненных ситуациях — например, при вступлении в брак и при планировании семьи. Если наследственность связана с сахарным диабетом, то детей нужно подготовить к тому, что они тоже могут заболеть. Следует разъяснить, что они составляют «группу риска», а значит, своим образом жизни должны свести к минимуму все прочие факторы, влияющие на развитие сахарного диабета.
Вторая по значимости причина диабета — ожирение. Этот фактор, к счастью, может быть нейтрализован, если человек, сознавая всю меру опасности, будет усиленно бороться с избыточным весом и победит в этой борьбе.
Третья причина — болезни поджелудочной железы — панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции, в результате которых происходит поражение бета-клеток, вырабатывающих инсулин.
Четвертая причина — разнообразные вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит, грипп и др.), способные привести к гибели клеток, продуцирующих инсулин, и, следовательно, к развитию сахарного диабета. Они играют роль пускового механизма, как бы запускающего болезнь. У здорового человека эти болезни не станут причиной диабета. Но при сочетании с другими факторами, особенно такими, как наследственность и ожирение, развитие диабета вполне вероятно.
Следует особенно внимательно относиться к своему состоянию в период с ноября по март, потому что большинство случаев заболевания диабетом приходится на этот период из-за влияния вирусной инфекции. Положение осложняется и тем, что недомогания заболевшего сахарным диабетом могут быть приняты за вирусную инфекцию. Установить точный диагноз возможно только на основании анализа содержания глюкозы в крови.
На пятом месте стоит нервный стресс, как предрасполагающий фактор. Особенно следует избегать нервного и эмоционального перенапряжения людям с отягченной наследственностью и имеющим избыточный вес.
На шестом месте среди факторов риска — возраст. Данные некоторых исследований указывают на то, что при увеличении возраста на каждые 10 лет вероятность заболевания диабетом повышается примерно в два раза. Но, с другой стороны, такой предрасполагающий фактор, как наследственность, с возрастом теряет свое значение. Ученые пришли к выводу, что если диабетом болеет один из родителей, то вероятность заболевания составляет 30% в возрасте от 40 до 55 лет, а после 60 лет — около 10%.
Фактором риска можно считать и гиподинамию, ведущую к ожирению и ослаблению защитных сил организма.
Диабет справедливо относят к болезням цивилизации, то есть его причиной во многих случаях бывает избыточная, богатая легко усваиваемыми углеводами, «цивилизованная» пища.
В редких случаях к диабету приводят некоторые гормональные нарушения, иногда диабет вызывается поражением поджелудочной железы, наступившим после применения некоторых лекарственных препаратов или вследствие длительного злоупотребления алкоголем. Что касается диабета II типа, то почти во всех случаях потеря веса и значительная физическая нагрузка позволяют предотвратить прогрессирование заболевания и нормализовать уровень сахара в крови. В то же время очевидно, что при развитии сахарного диабета I типа необходимо немедленное проведение инсулинотерапии.
Следует отметить, что к развитию диабета очень редко приводит какая-либо одна из названных причин. Обычно болезнь возникает под воздействием нескольких предрасполагающих факторов. Также в редких случаях к поражению поджелудочной железы и развитию сахарного диабета могут привести такие причины, как гормональные нарушения, некоторые лекарственные препараты или длительное злоупотребление алкоголем.
Необходимо помнить, что страшен не только сам факт повышения уровня сахара в крови, но и последствия длительной гипергликемии — именно она приводит к развитию основных осложнений сахарного диабета — поражению почек, глаз, сердечно-сосудистой системы. Следовательно, чем раньше начато лечение сахарного диабета, тем больше шансов сохранить свое здоровье и хорошее самочувствие на долгие годы.
При развитии диабета I типа симптомы проявляются, как правило, быстро, диагноз не представляет особой трудности. Диабет II типа течет незаметно, врач может обнаружить его случайно. Так, окулист при осмотре глазного дна может увидеть определенные особенности.
Для диабета характерны типичные, давно известные клинические признаки. Человека начинает беспокоить общее ухудшение самочувствия, слабость, утомляемость, бессонница, появление зуда кожи и слизистых оболочек, трудное и долгое заживление ран, похудание при диабете I типа, при диабете II типа, как правило, отмечается избыточный вес. Вторично развиваются патологические изменения в сердечно-сосудистой, нервной системах и других органах. Избыток глюкозы выводится с мочой, что приводит к частому мочеиспусканию с увеличением общего количества мочи до 3—7 л в сутки. Потеря жидкости обусловливает повышенную жажду и потребление большого количества воды, сухость во рту.
Сахарный диабет I типа иногда проявляется резким ухудшением состояния, когда наступает выраженная слабость, появляются боли в животе, рвота, запах ацетона изо рта (кетоацидоз). Диабет II типа обычно развивается постепенно в течение длительного времени.
Сахарный диабет, или сахарное мочеизнурение, был известен еще древним египтянам. Они называли эту болезнь «сладкая смерть». Термин «диабет» впервые ввел римский врач Аретеус в 100 году нашей эры. Слово «диабет» в переводе с греческого означает «истечение» и, следовательно, выражение «сахарный диабет» обозначает фактически «истекающий сахаром», или «теряющий сахар», что отражает одну из характерных черт заболевания — потерю сахара с мочой.
Прошли века и тысячелетия, прежде чем люди поняли механизм развития «сладкой смерти».
В XVII веке врач Томас Виллис впервые обнаружил сладкий привкус мочи у больных диабетом, что потом использовалось врачами для диагностики этой болезни.
В 1776 г. английский врач Добсон (1731—1784) выяснил, что сладковатый вкус мочи больных связан с наличием в ней сахара, и с этой даты диабет, собственно, и стал называться сахарным.
В 1788 г. было установлено, что возникновение сахарного диабета тесно связано с изменениями в поджелудочной железе.
С 1796 г. врачи начали говорить о том, что необходима особая диета для диабетиков, в которой часть углеводов была заменена жирами. Физические нагрузки стали использовать как лечение диабета.
Через сто лет, в середине XIX века, Пауль Лангер-ганс, ученик знаменитого Вирхова, обнаружил в поджелудочной железе некие скопления клеток, по внешнему виду напоминающие островки (впоследствии они были названы «островками Лангерганса»), при их удалении у животных возникало заболевание, напоминающее сахарный диабет. Опыты экспериментатора Минковского подтвердили это предположение. При пересадке поджелудочной железы собакам с ранее удаленной поджелудочной железой проявления сахарного диабета исчезали. Как только пересаженный орган убирали, у животного снова появлялись признаки заболевания.
В 1921 г. из «островковых клеток Лангерганса» канадскими учеными Ф. Бентингом и Ч. Вестом был получен препарат, получивший название «инсулин» (греч. insula — островок). С 1926 г. инсулин стали получать промышленным путем, он до сих пор спасает жизнь миллионам больных сахарным диабетом. Кроме инсулина, считающегося наиболее эффективным средством для лечения сахарного диабета, в настоящее время получены другие антидиабетические препараты, многие из которых применяются в виде таблеток. При легком течении заболевания это намного упрощает лечение.
Сахарный диабет — довольно распространенное заболевание, характеризующееся повышением уровня сахара в крови, чаще поражает людей старше 40 лет. В основе его лежит абсолютная или относительная недостаточность инсулина.
При абсолютной инсулиновой недостаточности содержание инсулина в крови больных обычно резко снижено и они нуждаются в постоянном введении инсулина. Этот вид диабета называют инсулинозависимым.
При относительной инсулиновой недостаточности уровень инсулина в крови больных обычно приближается к норме. В этом случае развивается инсулинонезави-симый диабет. Такой тип диабета не требует введения инсулина, компенсация достигается таблетками или диетотерапией.
При сахарном диабете нарушаются все виды обмена веществ, но больше всего страдает углеводный обмен. В условиях инсулярной недостаточности проницаемость клеточных мембран инсулинозависимых тканей снижается. Выпадение или ослабление действия инсулина приводит к замедлению поступления в мышцы и жировую ткань глюкозы, торможению ее фосфорилирования. Это ведет к нарушению синтеза гликогена. В клетках замедляются процессы окисления, тормозится переход углеводов в жиры. Глюкоза в большом количестве поступает из печени в кровь, что вызывает гипергликемию (повышенное содержание сахара в крови). Последняя сопровождается гликозурией (повышенное содержание сахара в моче) вследствие повышенной фильтрации в почечных клубочках и недостаточной ее реобсорбции в моченых канальцах.
Дефицит инсулина при сахарном диабете считается причиной замедленного прохождения аминокислот через клеточную мембрану и торможения синтеза белка. Это нарушение лежит в основе ослабления иммунобиологических реакций (торможение образования антител), замедления заживления ран и возникновения трофических язв.
Различают три основные стадии сахарного диабета: преддиабетическое состояние, скрытый диабет и диабет явный. Наиболее ранней стадией заболевания является предциабет. На этой стадии уровень сахара в крови натощак и проба на толерантность к глюкозе нормальны.
Предположение о возможном начале заболевания возникает при рождении крупных плодов у женщин (более 4500 г), при повторной гибели плода и особенно при наличии неблагоприятной наследственности. Важную роль в диагностике играет и ожирение. Чаще всего диагноз преддиабета может быть поставлен только ретроспективно.
При скрытом диабете уровень сахара в крови натощак нормальный, отсутствует гликозурия, но проба на толерантность к глюкозе патологическая.
При явном диабете отмечается повышенное содержание сахара в крови и моче (гипергликемия и гликозурия).
Интересное
medn.ru
Причины сахарного диабета
Сахарный диабет делиться на 2 типа: сахарный диабет первого типа и сахарный диабет второго типа. Это два совершенно разных заболевания, но и в первом и во втором случае виновником недуга является повышенный уровень сахара в крови.
Сахар (глюкоза) – это питательный материал, обеспечивающий нас энергией, а инсулин – это гормон, вырабатывающийся поджелудочной железой, который способствует вхождению глюкозы в клетки нашего организма. Постараемся объяснить на примере: при нормальном функционировании организма, после приёма пищи, инсулин помогает глюкозе попадать в клетки нашего организма: в клетки мозга, нервные клетки, клетки мышц и др. При диабете инсулин либо не вырабатывается вовсе, либо же клетки на него не реагируют, и поэтому глюкоза не может войти внутрь клетки. В результате этого уровень сахара в крови растет, и организм человека обезвоживается, происходит разложение жиров и т.п.
Если не контролировать уровень сахара в крови и не лечить диабет, то это может ввести человека в состояние диабетической комы. Помимо комы диабет приводит и к другим негативным последствиям, сахар разрушает сосуды и это может привести к слепоте, к почечной недостаточности, к инсульту и инфаркту, а также к ампутации ног.
Теперь рассмотрим конкретно причины возникновения сахарного диабета при первом и втором типах.
Причины возникновения диабета 1 типа
При диабете первого типа снижается или перестаёт вырабатываться инсулин поджелудочной железой. В основном, причиной появления диабета 1 типа становится генетическая предрасположенность. При этом генетически человеку передаётся не сам диабет, а предрасположенность к нему.
Причину мы выяснили – это наследственность, но как болезнь может проявиться? Наследственность диабета может находиться в организме, но под воздействием бактерий и вирусов, хирургического вмешательства и т.п. «скрытая угроза» может выйти в активную фазу. В таком случае, у тех, кто предрасположен к диабету, вирусные инфекции могут провоцировать создание антител, которые разрушают образующие инсулин клетки, что и приводит к появлению болезни.
Человек, имеющий наследственную предрасположенность к диабету, на протяжении всей жизни может так и не стать диабетиком, если будет контролировать себя, ведя здоровый образ жизни: правильное питание, физическая активность, наблюдение у врача и т.п. Как правило, диабет первого типа проявляется у детей и подростков.
В результате исследований, медики пришли к такому выводу, что причины наследственности сахарного диабета в 5% зависят по линии матери, в 10% по линии отца, а в случае если оба родителя болеют диабетом, то вероятность передачи предрасположенности к диабету возрастает практически до 70%.
Причины возникновения диабета 2 типа
Если в случае диабета первого типа инсулин не вырабатывается организмом, то при диабете второго типа инсулина в организме достаточное количество, но глюкоза в клетки не попадает.
Причиной диабета 2 типа является снижение чувствительности клеток к инсулину. Виной данному процессу жир, который вырабатывает гормон адипонектин, из-за него понижается чувствительность рецепторов к инсулину, приводящая к сахарному диабету. Получается, что глюкоза есть, инсулин есть, но клетки не получают глюкозу. В этом случае переизбыток инсулина провоцирует ещё большее ожирение, а повышенное содержание сахара приводит к разрушению сосудов в нашем организме и, как мы уже говорили, это чревато слепотой и иными вышеназванными негативными последствиями.
Ожирение
Самая распространённая причина диабета 2-го типа – ожирение. При ожирении, жиром окутывается поджелудочная железа и печень, в результате чего клетки теряют чувствительность к инсулину и не пускают глюкозу.
Неправильное питание
В наше время очень трудно найти человека, который бы правильно питался. Из-за того что мы: злоупотребляем вредными продуктами, в нашем рационе существует недостаток клетчатки и белка, употребляем большое количество сладкого – всё это приводит к развитию диабета. Переедание чревато появлением лишнего веса, а в последствие и ожирения.
Малоподвижность
Сидячий образ жизни способствует появлению лишнего веса, и не только приводит к ожирению, но и негативно влияет на уровень глюкозы в крови. Малоподвижность присуща к офисным работникам, владельцам авто которые передвигаются исключительно на автомобиле, пожилым людям и т.п.
Стресс
Ещё совсем недавно, медики не относили стрессовые ситуации к основным причинам возникновения сахарного диабета, но стремительный рост людей, у которых стресс стал причиной появления диабета, переместил стресс в перечень основных причин диабета 2-го типа.
Что характерно, если раньше преобладал диабет первого, то сейчас массово преобладает диабет второго типа. По статистике лишь 17% от общего числа больных диабетом имеют первый тип болезни, когда вторым типом страдают целых 83% больных.
Симптомы диабета
Симптомы диабета первого типа
- Сильная жажда;
- Частое мочеиспускание;
- Потеря веса;
- Слабость;
- Снижение трудоспособности;
- Зуд.
Симптомы диабета второго типа
- Ожирение;
- Жажда;
- Постоянное чувство голода, даже после еды;
- Сухость во рту;
- Частое мочеиспускание;
- Ухудшение зрения;
- Головные боли;
- Мышечная слабость;
- Зуд.
Как вы видите некоторые симптомы и в первом и во втором случае схожи, но есть и отличия. Диабет первого типа проявляется до 30 лет, начиная с раннего возраста, а второй тип диабета присущ лицам которым за 40.
Лечение сахарного диабета
Сахарный диабет в обязательном порядке нужно лечить, иначе это чревато очень серьёзными последствиями, которые были перечислены выше. Чем раньше диагностируется диабет, тем больше шансов на то, что негативных последствий можно вовсе избежать и жить нормальной и полноценной жизнью. Как же лечить диабет?
Лечение сахарного диабета 1 типа
Данный тип диабета ещё называют инсулинзависимый. При диабете 1 типа, вырабатывающие инсулин клетки поджелудочной железы — разрушаются, а соответственно, секреция данного гормона резко снижается, что способствует его дефициту. В результате организм не может усваивать сахар из крови и клетки испытывают, так называемый энергетический голод, в то время как уровень сахара в крови увеличивается. Чаще всего, при данном типе диабета, поджелудочная железа вовсе теряет способность вырабатывать инсулин. Соответственно, если организм не может самостоятельно вырабатывать инсулин, то мы должны помогать ему в этом, совершая инъекции инсулина в организм. Инъекции инсулина делать очень просто и совсем не опасно, для этого вам ненужно идти в манипуляционный кабинет – инъекции вы можете делать самостоятельно.
Инъекции инсулина
- Шприц-ручка
Для того чтобы вколоть в себя инъекцию инсулина, больному диабетом понадобиться шприц-ручка. Достаточно снять колпачок и в области живота произвести укол – процедура совершенно безболезненная. Данный аппарат вы всегда можете носить собой, но в паре с прибором измеряющим уровень сахара в крови.
- Инсулиновый насос
Помимо шприц-ручки, есть инсулиновый насос, иголка которого должна постоянно находится в теле. Аппарат всё время контролирует уровень сахара в нашей крови, и как только он повышается, прибор вводит инсулин в организм, тем самым добиваясь баланса содержания сахара. В результате этого человек живёт обычной жизнью, и диабет никак не проявляется, кроме ношения данного прибора. Этот вариант намного удобнее и практичнее предыдущего.
Лечение сахарного диабета 2 типа
Второй тип диабета называют инсулиннезависимый. Диабет 2 типа сопровождается большим содержанием сахара в крови, который не попадает в клетки организма. Как же лечить диабет второго типа?
Снижение веса
Снижение веса будет способствовать уменьшению количества жира внутри желудка, что в свою очередь повысит чувствительность клеток к инсулину, и он начнёт содействовать нормальному проникновению глюкозы в клетки нашего организма. Поэтому первым, что нужно сделать при диабете второго типа – похудеть, тогда быть может, вы вовсе избавитесь от проблем с повышенным уровнем сахара в крови.
Физические нагрузки
Регулярные физические нагрузки помогут снизить уровень сахара в крови. Помимо этого, физические нагрузки помогут сбросить лишний вес.
Не обязательно совершать ежедневные пробежки или ходить в спортзал, достаточно хотя бы по 30 минут 3 раза в неделю совершать умеренные физические нагрузки. Очень полезными будут ежедневные прогулки пешком. Даже если вы несколько дней в неделю будете работать на своём приусадебном участке, то это положительно скажется на вашем самочувствии.
Правильное питание
Для успешного лечения диабета, правильное питание одно из наиважнейших условий. Первый блок правильного питания это продукты, которые должны быть исключены из рациона:
- Сладости (кондитерские изделия, шоколад, конфеты, мороженое, варенье и т.п.);
- Мучное;
- Свёкла;
- Картошка;
- Морковь;
- Рис;
- Дыни;
- Бананы;
- Финики;
- Мёд;
- Острую, солёную и копчёную пищу;
- Алкоголь.
Приём пищи должен быть сбалансированным и продуманным:
- Калорийность пищи должна соответствовать потребностям больного;
- Белки, жиры и углеводы должны быть сбалансированы;
- Нужно разделить суточный приём пищи на 5-6 раз;
- Приём пищи рекомендуется установить в одно и то же время.
Что должно доминировать в рационе:
- Чёрный хлеб или хлеб из муки грубого помола;
- Супы на слабом мясном, рыбном или овощном бульоне (1-2 раза в неделю);
- Мясо и птица исключительно в тушёном или варёном виде;
- Рыба (только нежирная) в отварном или запечённом виде;
- Кисло-сладкие фрукты.
Таблетки
При диабете второго типа необходимо употреблять таблетки, которые делятся на 3 группы:
- Таблетки, которые уменьшают поглощение глюкозы из кишечника;
- Таблетки, способствующие попаданию глюкозы в клетки другими путями без инсулина;
- Таблетки, временно увеличивающие концентрацию инсулина.
Лечение сахарного диабета народными средствами
При сахарном диабете помочь разгрузить поджелудочную железу смогут такие травы как:
- Девясил;
- Галега;
- Козлятник;
- Корень одуванчика;
- Цикорий.
Правильному обмену веществ способствуют:
- Листья шелковицы;
- Софора;
- Стручки фасоли.
Отдельно стоит отметить такое растение как топинамбур, клубни которого содержат большое количество инулина, помогающего понизить уровень сахара в крови.
Профилактика сахарного диабета
Если вы попадаете в так называемую группу риска или просто хотите себя уберечь от сахарного диабета. То мы вам дадим несколько профилактических рекомендаций по данному поводу.
Контроль
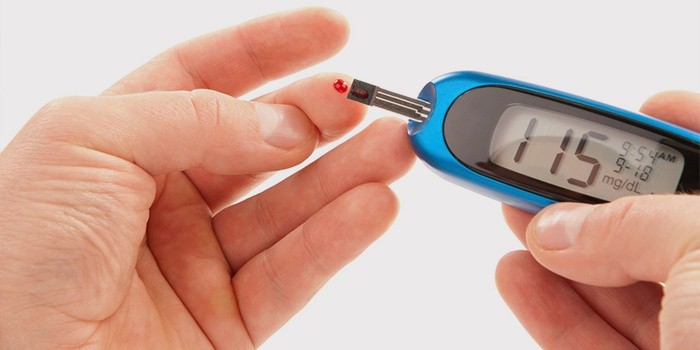
Первым действием профилактики сахарного диабета является контроль уровня сахара. Это вы можете сделать, купив личный специальный для этого аппарат – глюкометр. Его вы можете носить с собой и в любое время проверить уровень сахара.
Помимо уровня сахара в крови контролируйте свой вес, если вы начали набирать, без особой на то причины, килограммы или же вы замечаете у себя симптомы характерные сахарному диабету, то в обязательном порядке обратитесь к врачу.
Питание
Уделите особое внимание питанию. Как можно реже ешьте продукты, которые могут провоцировать ожирение, а так же пищу содержащую вредные компоненты. Приём пищи осуществляйте 5-6 раз в день, последний её приём должен быть за 3 часа до сна. В вашем рационе должны преобладать продукты богатые на сложные углеводы, что будет способствовать замедлению попадания глюкозы в кровь. Рацион должен быть сбалансированным, чтобы не создавать нагрузку на поджелудочную железу. Не злоупотребляйте сладостями, особенно если вы предрасположены к диабету. Если сахар в крови «шалит», то с помощью глюкометра вы сможете вычислить тот продукт или группу продуктов, которая повышает уровень сахара, чтобы исключить их в дальнейшем.
Подвижность
Ходьба, физкультура и спорт должны стать вашими друзьями. Лёгкие и умеренные физические нагрузки отличный способ профилактики диабета. Главное не ведите сидячий образ жизни – это залог ожирения.
Исключите стрессы
Стресс является спутником появления многих болезней, в том числе и диабета. Сохраняйте спокойствие и не давайте стрессам одолеть вас, а также научитесь расслабляться. Контролируйте себя и не расстраивайтесь по пустякам. Если вдруг вы начинаете нервничать пейте успокаивающие средства.
Заботьтесь о своём здоровье заранее, а не когда недуг охватил уже вас.
timelady.ru
Типы сахарного диабета и их причины
Глюкоза является источником энергии, топливом для организма. Инсулин помогает ее усваивать, но при наличии диабета гормон может не вырабатываться в нужном количестве, не производиться вовсе или же клетки могут не отвечать на него. Это приводит к увеличению уровня глюкозы в крови, разложению жиров, обезвоживанию организма. Отсутствие немедленных мер по снижению уровня сахара может привести к ужасным последствиям, таким как почечная недостаточность, ампутация конечностей, инсульт, слепота, кома. Итак, рассмотрим причины развития диабета:
- Уничтожение вирусными инфекциями клеток поджелудочной железы, производящих инсулин. Опасными являются краснуха, свинка, ветряная оспа, вирусный гепатит. Краснуха вызывает сахарный диабет у каждого пятого, переболевшего ею, что может осложниться при наличии наследственной предрасположенности. Наибольшую опасность она представляет для детей и несовершеннолетних.
- Генетические моменты. Если кто-либо в семье имеет сахарный диабет, то вероятность наличия недуга у других ее членов возрастает многократно. Если оба родителя – диабетики, то ребенок будет иметь болезнь со стопроцентной гарантией, если диабет имеется у одного родителя – шансы будут один к двум, а если недуг проявился у брата или сестры, то у другого ребенка он разовьется в четверти случаев.
- Аутоиммунные проблемы, такие как гепатит, тиреоидит, волчанка, при которых иммунная система считает клетки организма враждебными, могут привести к гибели «поджелудочных» клеток, что затруднит выработку инсулина.
- Ожирение. Вероятность диабета возрастает многократно. Так, у людей, не имеющих лишнего веса, шанс возникновения болезни равен 7,8%, но если вес превосходит нормальный на двадцать процентов, то риск увеличивается до 25%, а при лишнем весе в 50 процентов диабет возникает у двух третей всех людей. При этом речь идет о диабете второго типа.

I тип
Сахарный диабет I типа (инсулинозависимый) приводит к гибели производящих инсулин клеток поджелудочной. Из-за этого она начинает вырабатывать намного меньше гормона или вовсе перестает производить его. Заболевание проявляется до тридцати лет, и основной его причиной является вирусная инфекция, приводящая к аутоиммунным проблемам. Кровь людей, больных инсулинозависимым сахарным диабетом, имеет в себе антитела против производящих инсулин клеток. Они нуждаются в регулярном поступлении инсулина извне.
II тип
Инсулиннезависимый диабет характеризуется тем, что поджелудочная железа может производить гормона даже больше, чем требуется, но организм не способен воспринимать его. В результате клетка не может пропустить в себя необходимую ей глюкозу. Причиной II типа выступают генетические условия и лишний вес. Случается, что болезнь возникает, как реакция организма на лечение кортикостероидами.
Факторы риска
Ученые затрудняются достоверно назвать причины, от чего появляется опасный сахарный диабет. Имеется целый набор условий, влияющих на возникновение недуга. Представление обо всем этом позволяет предсказывать то, как будет протекать и прогрессировать диабет, а нередко предотвратить или отодвинуть во времени его проявление. У каждого типа диабета имеются собственные условия, увеличивающие риск возникновения болезни:
- Генетическая предрасположенность. Фактор риска для возникновения первого типа. От родителей ребенок приобретает предрасположенность к появлению болезни. Но спусковым крючком является внешнее влияние: последствия перенесенной операции, инфекция. Последнее способно вызвать в организме производство антител, которые будут уничтожать выделяющие инсулин клетки. Но даже наличие диабетиков в роду не означает, что вы непременно заболеете этим недугом.
- Прием лекарственных препаратов. Некоторые лекарства имеют свойство провоцировать возникновение диабета. К таковым принадлежат: глюкокортикоидные гормоны, мочегонные препараты, гипотензивные препараты, лекарства для борьбы с опухолями. Диабет может проявиться, как результат продолжительного употребления пищевых добавок, содержащих селен, средств против астмы, ревматизма и проблем дерматологического характера.
- Неправильный образ жизни. Активный образ жизни втрое снижает риск возникновения диабета. У тех, кто не имеет физической нагрузки, потребление тканями глюкозы значительно уменьшается. Сам по себе малоподвижный образ жизни ведет к набору лишних килограмм, а пристрастие к вредной пище, дающей недостаточно белка и клетчатки, но больше, чем нужно – сахара, становится дополнительным фактором риска.
- Заболевания поджелудочной железы. Приводят к уничтожению производящих инсулин бета-клеток и развитию диабета.
- Инфекции. Особенно опасны паротит, вирусы Коксаки B и краснухи. При этом выявлена непосредственная связь между последними и сахарным диабетом первого типа. Вакцинация от этих заболеваний, как и любые другие прививки, не может спровоцировать возникновение заболевания.
- Нервный стресс. Официально признан одной из распространенных причин возникновения диабета второго типа, от которого страдают 83 процента всех имеющих заболевание.
- Ожирение. Является одной из часто встречающихся причин развития диабета второго типа. Когда в организме становится слишком много жира, он облегает печень и поджелудочную железу, восприимчивость клеток к инсулину уменьшается.
- Беременность. Состояние вынашивания ребенка является значительным стрессом для женщины и может вызвать гестационный диабет. Производимые плацентой гормоны повышают уровень сахара в крови, поджелудочная вынуждена работать с большим напряжением, и создать весь необходимый инсулин не удается. После рождения ребенка гестационный диабет исчезает.
Узнайте, что такое паротит — симптомы у взрослых, виды и лечение заболевания.

Первые признаки и симптомы
Бывают случаи, когда сахарный диабет проявляется столь слабо, что может остаться незаметным. Иногда же симптомы его очевидны, но при этом человек не обращает на них внимания. И только ухудшение зрения или неприятности с сердечно-сосудистой системой вынуждают его обратиться к специалистам. Раннее диагностирование болезни поможет вовремя остановить те разрушительные процессы, которые по ее вине происходят в организме, и не перейти в хроническую форму. Итак, вот какие симптомы говорят о наличии заболевания:
- Повышенный аппетит.
- Ощущение сухости во рту.
- Необычно сильная жажда.
- Учащенное мочеиспускание.
- Завышенный уровень сахара в моче.
- Уровень глюкозы в крови зашкаливает.
- Усталость, слабость, общее плохое самочувствие.
- Резкое увеличение или уменьшение веса без явных на то причин.
- «Железный» привкус во рту.
- Нарушение зрения, ощущение тумана перед глазами.
- Ухудшение процессов заживления ран, появление язв на коже.
- Раздражение кожи в промежности, постоянные проблемы с кожей.
- Частые вагинальные и грибковые инфекции.
- Тошнота и рвота.
- Онемение конечностей и судороги.
- Шершавая, обезвоженная кожа.
У мужчин
Симптомы заболевания у мужчин:
- Повторяющееся через короткие промежутки времени мочеиспускание вместе с повышенной жаждой может быть признаком того, что почки требуют больше жидкости для избавления от увеличившегося объема жидкости.
- Потеря веса без диет и большая, чем раньше, утомляемость могут быть признаками сахарного диабета первого типа.
- Покалывание в руках и ногах, онемение конечностей могут быть признаком возникшей из-за высокого уровня сахара нефропатии и симптомом диабета второго типа.
- У мужчин болезнь нарушает функцию репродуктивных органов и мочеполовой системы.

У женщин
Симптомы заболевания у женщин:
- Ощущение слабости и вялости, возникающая после еды усталость, ухудшение работоспособности, сухость во рту, повышенное мочеиспускание, постоянная жажда, гипертония.
- Лишний вес, при условии, что жир концентрируется в области талии.
- Повторяющиеся головные боли.
- Увеличение аппетита, ощущение голода и стремление потреблять сладкое.
- Вагинальные инфекции.
- Болячки на коже, нередко гноящиеся.
- Раздражение кожи, концентрирующееся в промежности. Не следует забывать, что такой зуд могут вызывать еще молочница, кожно-венерологические заболевания, аллергия.
У детей и подростков
Симптомы болезни у детей:
- Сильная жажда.
- Уменьшение веса при очень хорошем аппетите.
- Полиурия, нередко принимая за ночное недержание мочи.
- Выделение большого количества светлой мочи. Анализ крови при диабете показывает высокие уровни ацетона и сахара.
- Сухая кожа и недостаточная влажность слизистых, малиновый цвет языка и потеря кожей эластичности.
Профилактика заболевания
Непосредственной профилактики сахарного диабета не изобретено, но можно приложить усилия, чтобы снизить вероятность его возникновения. С наследственными факторами риска сделать ничего нельзя, но вот бороться с ожирением можно. В этом помогут физические упражнения и отсутствие вредной пищи в меню. Дополнительными благоприятными мерами будут внимание к артериальному давлению и отсутствие стрессов.
sovets.net
История сахарного диабета
Про сахарный диабет написано очень много, мнения различных авторов расходятся и называть некоторые даты точно довольно-таки сложно. Первые сведения о заболевании появились в III веке до нашей эры. С ним, по-видимому, были знакомы врачи Древнего Египта, и, безусловно, медики Греции. Рима, средневековой Европы и восточных стран. Люди могли определить симптомы диабета, но причины болезни были неизвестны, они пытались найти какое-либо лечение диабета, но результаты были безуспешны и те у кого обнаруживался сахарный диабет были обречены на гибель.
Термин «диабет» впервые ввел римский врач Аретиус, жившему во втором веке нашей эры. Он описывал болезнь так: «Диабет — ужасное страдание, не очень частое среди мужчин, растворяющее плоть и конечности в мочу. Пациенты, не переставая, выделяют воду непрерывным потоком, как сквозь открытые водопроводные трубы. Жизнь коротка, неприятна и мучительна, жажда неутолима, прием жидкости чрезмерен и не соразмерен огромному количеству мочи из-за еще большего мочеизнурения. Ничего не может удержать их от приема жидкости и выделения мочи. Если ненадолго они отказываются от приема жидкости, у них пересыхает во рту, кожа и слизистые становятся сухими. У пациентов отмечается тошнота, они возбуждены, и в течение короткого промежутка времени погибают.»
В те времена болезнь диагностировали по ее внешним признакам. Лечение зависело от степени тяжести заболевания и возраста пациента. Если больным являлся ребенок или молодой человек с (инсулинзависимый сахарный диабет или 1 тип) ИЗСД. То он был обречен на быструю гибель от диабетической комы. Если же болезнь развивалась у взрослого человека в 40-45 лет и старше (по современной классификации – это инсулиннезависимый сахарный диабет (ИНСД) или диабет 2 типа), то такого пациента лечили. А точнее поддерживали в нем жизнь с помощью диеты, физических упражнений и фитотерапии.
Диабет в переводе с греческого «diabaino» означает «проходить сквозь».
В 1776г. английский врач Добсон (1731-1784 гг) выяснил, что сладковатый вкус мочи больных связан с наличием в ней сахара, и с этой даты диабет, собственно, и стал называться сахарным диабетом.
С 1796г. врачи начали говорить о том, что необходима особая диета для диабетиков. Была предложена специальная диета для больных, в которой часть углеводов была заменена жирами. Физические нагрузки стали использовать, как лечение диабета.
В 1841г. был впервые разработан метод определения сахара в моче. Затем научились определять уровень сахара в крови.
В 1921г. удалось получить первый инсулин.
В 1922г. инсулин был использован для лечения больного сахарным диабетом.
В 1956г. были изучены свойства некоторых препаратов сульфанилмочевины, способных стимулировать секрецию инсулина.
В 1960г. была установлена химическая структура инсулина человека.
В 1979г. был осуществлен полный синтез человеческого инсулина методом генной инженерии.
Классификация диабета
Несахарный диабет. Заболевание обусловлено абсолютной или относительной недостаточностью антидиуретического гормона (вазопрессина) и характеризуется повышением мочеиспускания (полиурия) и появлением жажды (полидипсия).
Сахарный диабет. Сахарный диабет – это хроническое заболевание, для которого характерно нарушение метаболизма в первую очередь углеводов (а именно глюкозы), а также жиров. В меньшей степени белков.
- 1 тип (ИЗСД):
Данный тип диабета связан с дефицитом инсулина, поэтому он называется инсулинозависимым (ИЗСД). Поврежденная поджелудочная железа не может справляться со своими обязанностями: она либо вообще не вырабатывает инсулин, либо вырабатывает его в таких скудных количествах, что он не может переработать даже минимальный объем поступающей глюкозы, в результате чего возникает повышение уровня глюкозы в крови. Больные могут иметь любой возраст, но чаще им до 30 лет, они обычно худые и, как правило, отмечают внезапное появление признаков и симптомов. Людям с данным типом диабета приходится дополнительно вводить инсулин для предотвращения гипергликемии, кетоацидоза (повышенное содержание кетоновых тел в моче) и для поддержания жизни.
- 2 тип (ИНСД):
Данный тип диабета называется инсулинНЕзависимым (ИНСД), так как при нем вырабатывается достаточное количество инсулина, иногда даже в больших количествах, но он может быть совершенно бесполезен, потому что ткани теряют к нему чувствительность.
Этот диагноз ставится больным обычно старше 30 лет. Они тучные и с относительно не многими классическими симптомами. У них нет склонности к кетоацидозу, за исключением периодов стресса. Они не зависимы от экзогенного инсулина. Для лечения используются таблетированные препараты, снижающие резистентность (устойчивость) клеток к инсулину или препараты, стимулирующие поджелудочную железу к секреции инсулина.
- Гестационный сахарный диабет:
Непереносимость глюкозы наступает или обнаруживается во время беременности.
- Другие типы сахарного диабета и нарушения толерантности к глюкозе:
Вторичные, после:
- заболеваний поджелудочной железы (хронический панкреатит, муковисцидоз, гемохроматоз, панкреатектомия);
- эндокринопатий (акромегалия, синдром Кушинга, первичный альдостеронизм, глюкагонома, феохромоцитома);
- применения лекарственных препаратов и химических веществ (некоторые гипотензивные средства, тиазид-содержащие диуретики, глюкокортикоиды. Эстроген-содержащие препараты. Психотропные средства, катехоломины).
Связанные с:
- аномальностью рецепторов инсулина;
- генетическими синдромами (гиперлипидемия, мышечные дистрофии, хорея Гентингтона);
- смешанные состояния (нарушение питания – «тропический диабет».
Симптомы сахарного диабета
 В ряде случаев диабет до поры до времени не дает о себе знать. Признаки диабета различны при диабете I и диабете II. Иногда, может не быть вообще никаких признаков, и диабет определяют, например, обращаясь к окулисту при осмотре глазного дна. Но существует комплекс симптомов, характерных для сахарного диабета обоих типов. Выраженность признаков зависит от степени снижения секреции инсулина, длительности заболевания и индивидуальных особенностей больного:
В ряде случаев диабет до поры до времени не дает о себе знать. Признаки диабета различны при диабете I и диабете II. Иногда, может не быть вообще никаких признаков, и диабет определяют, например, обращаясь к окулисту при осмотре глазного дна. Но существует комплекс симптомов, характерных для сахарного диабета обоих типов. Выраженность признаков зависит от степени снижения секреции инсулина, длительности заболевания и индивидуальных особенностей больного:
- частое мочеиспускание и чувство неутолимой жажды, приводящие к обезвоживанию организма;
- быстрая потеря веса, зачастую несмотря на постоянное чувство голода;
- ощущение слабости или усталости;
- неясность зрения («белая пелена» перед глазами);
- сложности с половой активностью;
- онемение и покалывание в онемевших конечностях;
- ощущение тяжести в ногах;
- головокружения;
- медленное излечивание инфекционных заболеваний;
- медленное заживление ран;
- падение температуры тела ниже средней отметки;
- быстрая утомляемость;
- судороги икроножных мышц;
- кожный зуд и зуд в промежности;
- фурункулез;
- боль в области сердца.
Печень страдает вне зависимости от типа диабета. Во многом это связано с повышением уровня глюкозы в крои и нарушениях в обмене инсулина. Если не проводить лечение данного заболевания или сильно запустить, то клетки печени (гепатоциты) неизбежно погибнут и заменятся на клетки соединительной ткани. Этот процесс называется цирроз печени. Другим не менее опасным заболеванием является гепатоз (стеатогепатоз). Оно также развивается на фоне диабета и заключается в «ожирении» клеток печени из-за избытка углеводов в крови.
Подробнее о первых признаках диабета и развивающихся симптомах >>
Причины сахарного диабета
Установлено, что диабет обусловлен генетическими дефектами, а также твердо установлено, что диабетом нельзя заразиться!!! Причины ИЗСД в том, что выработка инсулина снижается или вовсе прекращается вследствие гибели бета-клеток под действием ряда факторов (например – аутоиммунный процесс, это когда к собственным нормальным клеткам вырабатываются антитела и начинают их уничтожать). При ИНСД, который встречается в 4 раза чаще бета-клетки вырабатывают инсулин со сниженной активностью, как правило. Из-за избыточности жировой ткани рецепторы которой имеют пониженную чувствительность к инсулину.
- Основное значение имеет наследственная предрасположенность! Считается, что если диабетом болели ваши отец или мать, то вероятность того, что вы тоже заболеете, около 30%. Если же болели оба родителя, то – 60%.
- Следующая по значимости причина диабета – ожирение, являющееся наиболее характерным для пациентов с ИНСД (2 тип). Если человек знает о своей наследственной предрасположенности к данном заболеванию. То ему необходимо строго следить за своей массой тела в целях снижения риска возникновения заболевания. В то же время очевидно, что далеко не каждый, кто страдает ожирением даже в тяжелой форме, заболевает диабетом.
- Некоторые заболевания поджелудочной железы, в результате которых происходит поражение бета-клеток. Провоцирующим фактором в этом случае может быть травма.
- Нервный стресс, являющийся отягчающим фактором. Особенно необходимо избегать эмоционального перенапряжения и стрессов людям с наследственной предрасположенностью и избыточной массой тела.
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и другие заболевания, включая грипп), играющие пусковую роль в развитии заболевания для лиц с отягченной наследственностью.
- К факторам риска можно также отнести возраст. Чем человек старше, тем больше оснований опасаться сахарного диабета. Наследственный фактор с возрастом перестает быть решающим. Наибольшую угрозу несет ожирение, которое в комплексе с пожилым возрастом, перенесенными заболеваниями, что как правило ослабляет иммунную систему, ведут к развитию преимущественно сахарного диабета 2 типа.
Многие считают, что диабет возникает у сладкоежек. Это в большей степени миф, но есть и доля истины, хотя бы только потому что от избыточного потребления сладко появляется лишний вес, а в дальнейшем и ожирение, что может быть толчком для сахарного диабета 2типа.
В редких случаях к диабету приводят некоторые гормональные нарушения, иногда диабет вызывается поражением поджелудочной железы, наступившим после применения некоторых лекарственных препаратов или вследствие длительного злоупотребления алкоголем. Многие специалисты считают, что диабет первого типа может возникнуть при вирусном поражении бета-клеток поджелудочной железы, вырабатывающей инсулин. В ответ иммунная система вырабатывает антитела, названные инсулярными. Даже те причины, которые точно определены, не имеют абсолютного характера.
Точный диагноз можно установить на основании анализа содержания глюкозы в крови.
Диагностика сахарного диабета
В основе диагностики лежат:
- наличие классических симптомов диабета: повышенное потребление и выделение жидкости с мочой, выделение кетоновых тел с мочой, снижение массы тела, повышение уровня глюкозы в крови;
- повышение уровня глюкозы натощак при неоднократном определении (в норме 3,3-5,5 ммоль/л.).
Существует определенный алгоритм обследования больного с подозрением на сахарный диабет. Здоровые люди с нормальной массой тела и неотягощенной наследственностью исследуют уровень глюкозы в крови и моче (натощак). При получении нормальных значений дополнительно обязательно сдается анализ на гликилированный гемоглобин (ГГ). Процент гликированного гемоглобина отражает средний уровень концентрации глюкозы в крови пациента на протяжении 2-3 месяцев до исследования. При контроле лечения диабета рекомендуется поддерживать уровень гликированного гемоглобина менее 7 % и пересматривать терапию при уровне ГГ 8 %.
При получении высокого уровня гликированного гемоглобина (скрининг у здорового пациента) рекомендуется определить уровень глюкозы в крови через 2 часа после нагрузки глюкозой (75 г). Этот тест особенно необходим, если уровень глюкозы в крови хотя и выше нормального, но недостаточно высок, чтобы проявлялись признаки диабета. Тест проводят утром, после ночного голодания (не менее 12 часов). Определяют исходный уровень глюкозы и через 2 часа после приема 75 г глюкозы, растворенной в 300 мл воды. В норме (сразу после нагрузки глюкозой) ее концентрация в крови возрастает, что стимулирует секрецию инсулина. Это в свою очередь снижает концентрацию глюкозы в крови, через 2 часа ее уровень практически возвращается к исходному у здорового человека и не возвращается к норме, превышая исходные значения в два раза у пациентов с сахарным диабетом.
Для подтверждения диагноза у людей с пограничными нарушениями толерантности к глюкозе проводится определение инсулина. В норме уровень инсулина равен 15-180 пмоль/л (2-25 мкед/л).
Врач может назначить и дополнительные исследования — определение С-пептида, антител к бета-клеткам островков Лангерганса, антитела к инсулину, антитела к GAD, лептин. Определение этих маркеров позволяет в 97 % случаев дифференцировать сахарный диабет 1 типа от 2 типа, когда симптомы сахарного диабета 1 типа маскируется под 2 тип.
Узнать, какие анализы нужно сдать при подозрении на сахарный диабет >>
Осложнения сахарного диабета
 Сахарный диабет необходимо постоянно контролировать!!! При плохом контроле и не соответствующем образе жизни могут происходить частые и резкие колебания уровня глюкозы в крови. Что в свою очередь приводит к осложнениям. Сначала к острым, таким как гипо- и гипергликемии, а после к хроническим осложнения. Самое ужасное, что они проявляются через 10-15 лет после начала заболевания, развиваются незаметно и поначалу никак не отражаются на самочувствии. Из-за повышенного содержания сахара в крови постепенно возникают и очень быстро прогрессируют специфичные для диабета осложнения со стороны глаз, почек, ног, а также неспецифичные — со стороны сердечно-сосудистой системы. Но к сожалению, справиться с осложнениями, уже проявившими себя, бывает очень трудно.
Сахарный диабет необходимо постоянно контролировать!!! При плохом контроле и не соответствующем образе жизни могут происходить частые и резкие колебания уровня глюкозы в крови. Что в свою очередь приводит к осложнениям. Сначала к острым, таким как гипо- и гипергликемии, а после к хроническим осложнения. Самое ужасное, что они проявляются через 10-15 лет после начала заболевания, развиваются незаметно и поначалу никак не отражаются на самочувствии. Из-за повышенного содержания сахара в крови постепенно возникают и очень быстро прогрессируют специфичные для диабета осложнения со стороны глаз, почек, ног, а также неспецифичные — со стороны сердечно-сосудистой системы. Но к сожалению, справиться с осложнениями, уже проявившими себя, бывает очень трудно.
- гипогликемия – понижение сахара в крови, может привести к гипогликемической коме;
- гипергликемия – повышение уровня сахара в крови, следствием которой может быть гипергликемическая кома.
Гипогликемия
Гипогликемия – понижение уровня сахара в крови ниже 3,3 ммоль/л.
Каковы причины гипогликемии при сахарном диабете? Для больных диабетом, принимающих препараты сульфонилмочевины или инсулин, гипогликемия представляет собой «профессиональную вредность» лечения. Даже отлично рассчитанная схема лечения инсулином может привести к гипогликемии, когда больной даже незначительно уменьшает или отодвигает прием пищи, или физическая нагрузка превышает обычную. У менструирующих женщин возможна гипогликемия во время менструации в связи с резким падением продукции эстрогена и прогестерона. Пожилые больные, принимающие сульфонилмочевину впервые, могут реагировать на нее тяжелой гипогликемией. Помимо «несчастных случаев», наблюдаемых при лечении, у больных диабетом возможна гипогликемия в результате ряда других способствующих этому расстройств.
Симптомы:
- 1 фаза: чувство голода; слабость, сонливость, учащенное сердцебиение, головная боль, нарушение координации поведения, дрожь, потливость.
- 2 фаза: двоение в глазах, бледная и влажная кожа, иногда онемение языка, неадекватное поведение (больной начинает «пороть чушь»), появляется агрессивность.
- 3 фаза: заторможенность, потеря сознания, кома.
Причины:
- передозировка сахароснижающего препарата;
- пропуск еды или меньшее количество углеводов (хлебных единиц) в приеме пищи, большой интервал между инъекцией инсулина и едой;
- большая по сравнению с обычной физическая активность (особенно спортивная);
- прием алкоголя.
Гипергликемия
Гипергликемия – повышение уровня сахара в крови выше 5,5-6,7 ммоль/л. Признаки, по которым можно установить, что сахар крови повышен:
- Полиурия ( частое мочеиспускание), глюкозурия (выделение сахара с мочой), большая потеря воды с мочой;
- Полидипсия (сильная постоянная жажда);
- Пересыхание рта, особенно ночью.
- Слабость, вялость, быстрая утомляемость;
- Потеря веса;
- Возможны тошнота, рвота, головная боль.
Причина – недостаток инсулина, и, как следствие, повышенный сахар. Высокое содержание глюкозы в крови вызывает опасное острое нарушение водно-солевого метаболизма и гипергликемическую (гиперосмолярную) кому.
Кетоацидоз
Кетоацидоз – это клиническое нарушение, обусловленное влиянием кетоновых тел и тканевой гипоксии (кислородное голодание) на клетки центральной нервной системы, является следствием гипергликемии. Данное состояние приводит к возникновению кетоацидотической комы.
Симптомы:
- Запах ацетона изо рта (похож на запах прокисших фруктов);
- Быстрое утомление, слабость;
- Головная боль;
- Снижение аппетита, а затем – отсутствие аппетита, отвращение к пищи;
- Боли в животе;
- Возможны тошнота, рвота, понос;
- Шумное, глубокое, учащенное дыхание.
Длительное гипергликемическое состояния приводит к хроническим осложнениям со стороны глаз, переферических нервов, сердечно-сосудистой системы,а также поражение стоп — это одноиз наиболее распространенныххронических осложнений у диабетиков.
Диабетическая нефропатия
Нефропатия – поражение мелких сосудов в почках.
- Ведущим признаком является протеинурия (появление белка в моче);
- Отеки;
- Общая слабость;
- Жажда, сухость во рту;
- Уменьшение количества мочи;
- Неприятные ощущения или тяжесть в области поясницы;
- Потеря аппетита;
- Редко бывает тошнота, рвота, вздутие живота, жидкий стул.
- Неприятный вкус во рту.
Подробнее о диабетической нефропатии >>
Диабетическая нейропатия
Нейропатия – поражение переферических нервов. Возможно поражение не только переферических , но и центральных структур нервной системы. Больных беспокоят:
- Онемение;
- Чувство бегания мурашек;
- Судороги в конечностях;
- Боли в ногах, усиливающиеся в покое, ночью и уменьшающиеся при ходьбе;
- Снижение или отсутствие коленных рефлексов;
- Снижение тактильной и болевой чувствительности.
Скорректировать эти процессы может помочь применение препаратов тиоктовой кислоты – в частности, Тиоктацида, который выпускается как в ампулах Тиоктацид 600Т, так и в таблетированной форме быстрого высвобождения Тиоктацид БВ, не содержит примесей — лактозы, целлюлозы, крахмала, пропиленгликоля. Он восстанавливает углеводный и липидный обмен в организме, и нормализует физиологические процессы в нервной ткани. Нормализация метаболизма в нервных волокнах позволяет эффективно устранить вегетативные нарушения и болевой синдром при диабетической нейропатии, предотвратить развитие дальнейших осложнений, связанных с поражением нервной ткани, восстановить нервное волокно.
Диабетическая стопа
 Диабетическая стопа – кожные изменения, изменения в суставах и нервных окончаниях на стопах ног.
Диабетическая стопа – кожные изменения, изменения в суставах и нервных окончаниях на стопах ног.
Возможны следующие поражения стопы:
- случайные порезы, ссадины. Расчесы, волдыри после ожогов;
- расчесы, трещены, связанные с грибковым поражением кожи стоп;
- мозоли на суставах пальцев ина стопе, вызванные неудобной обувью или ортопедическими причинами (одна нога короче другой, плоскостопие и др).
При потере чувствительности и ангиопатии любое из этих поражений может развиться в трофическую язву, а язва перерастает в гангрену. Самое опасное в этой ситуации то, что больной не видит своей стопы, а при плохой иннервации чувствительность к боли теряется, в результате чего язва может существовать длительное время и оставаться незамеченной. Чаще всего это происходит в той части стопы, на которую при ходьбе приходится основной вес. Если в них попадет инфекция, создаются все предпосылки для образования гнойной язвы. Язва может поражать глубокие ткани стопы вплоть до сухожилий и костей.
Подробнее о диабетической стопе >>
Лечение осложнений сахарного диабета
Сахарный диабет, как правило, неизлечим. Поддерживая нормальный уровень сахара в крови, можно лишь предотвратить или уменьшить осложнения этого заболевания. В первую очередь необходима соответствующая диета.
Лечебные процедуры для больных ИНСД
- Диета – более жесткая, чем при ИЗСД. Режим питания может быть достаточно свободным по времени, но нужно со всей строгостью избегать продуктов, содержащих сахар. Жиры и холестерин.
- Умеренные физические нагрузки.
- Ежедневный прием сахароснижающих препаратов согласно предписаниям врача.
- Контроль сахара в крови несколько раз в неделю, лучше 1 раз в сутки.
Порядок очередности в лечении ИНСД (2 тип диабета)
- Контроль содержания глюкозы в крови.
- Свести к минимуму дозу лекарственных средств.
- Купировать гипертензию (повышение артериального давления) и концентрацию липидов (жиров) с помощью средств, которые не нарушают толерантности к глюкозе.
Лечебные процедуры для больных ИЗСД (1 тип диабета)
- Ежедневные инъекции инсулина!!!
- Диета – более разнообразная, чем при ИНСД, но с некотором ограничением на некоторые виды продуктов. Количество пищи пересчитывается в хлебные единицы (ХЕ) и должно быть строго определенным, при чем режим питания определяет схему инъекций инсулина (т.е.когда и сколько вводить). Режим питания может быть жестким или более свободным.
- Универсальные физические нагрузки – для поддержания тонуса мышц и понижения уровня сахара.
- Контроль сахара в крови 3-4 раза в день, лучше чаще.
- контроль сахара и холестерина в моче.
Как только обнаружена гипогликемия (снижен уровень сахара крови), ее может легко лечить самостоятельно и сам больной. В случае легкой гипогликемии, вполне достаточно 15г. простого углевода, такого как 120г. несладкого фруктового сока или недиетического безалкогольного напитка. При более выраженных симптомах гипогликемии следует быстро принять 15-20г. простого углевода и позже 15-20г. сложного, такого как тонкое сухое печенье или хлеб. Больным, которые находятся без сознания, никогда не следует давать жидкости! В этой ситуации более вязкие источники сахара (мед, глюкозные гели, палочки сахарной глазури) можно осторожно поместить за щеку или под язык. В качестве альтернативы можно ввести внутримышечно 1 мг. глюкагона. Глюкагон благодаря его воздействию на печень опосредованно вызывает повышение содержания глюкозы в крови. В условиях больницы внутривенное введение декстрозы (D-50), вероятно, более доступно, чем глюкагона, и в результате приводит к быстрому возвращению сознания. Следует проинструктировать больных и членов семьи, чтобы они не допускали передозировки при лечении гипогликемии, особенно легкой.
Подробнее о лекарствах от диабета >>
В помощь к назначенным препаратам идет траволечение. Подробнее о травах при диабете >>
Что делать, если возникла гипергликемия (уровень сахара повышен)
Необходимо ввести дополнительную дозу инсулина или таблетированных сахароснижающих препаратов.
Обзор сведений, которыми должен владеть диабетик.
Данный комплекс умений и навыков необходим в первую очередь для больных, получающих инсулин.
- Вам необходимо иметь представление о характере вашего заболевания и о его возможных последствиях.
- Вам необходимо разбираться в различных видах инсулинов (для 1 типа), в сахароснижающих препаратах (для 2 типа), лекарствах, предохраняющих от хронических осложнений, витаминах и минеральных веществах.
- Вы должны четко придерживаться питания, инъекций инсулина или приема таблеток.
- Вы должны разбираться в свойствах продуктов, знать, какие из них содержат больше углеводов, а какие белков, клетчатки, жиров. Должны знать с какой скоростью тот или иной продукт повышает уровень сахара в крови.
- Вы должны тщательно планировать любые физические нагрузки.
- Вам необходимо овладеть навыками самоконтроля диабета при помощи глюкометра и визуальных тест-полосок для определения сахара в крови и моче.
- Вы должны иметь представление об острых и хронических осложнениях, которые развиваются при диабете.
Советы по уходу за ногами для диабетиков
- Регулярно осматривать нижнюю часть стоп.
- Своевременно залечивать повреждения стоп.
- Мыть ноги ежедневно теплой водой и вытирать насухо. Использовать нейтральное мыло, типа «детского».
- Подрезать ногти не слишком коротко, не полукругом, а прямо, не выстригая и не закругляя уголки ногтей, чтобы не поранить кожу лезвиями ножниц. Чтобы сгладить неровности, пользуйтесь пилкой для ногтей.
- Носить просторную обувь, очень осторожно разнашивать новую обувь, чтобы избежать потертостей. Носить носки или чулки из ткани, хорошо впитывающей пот. Вместо синтетических изделий пользоваться хлопчатобумажными или шерстяными. Не носить носки с тугой резинкой, которая препятствует циркуляции крови.
- Проверять обувь, чтобы в ней не было камешков, песчинок и т.д.
- Беречь ступни от повреждений, порезов, не ходить по камням, не ходить босиком.
- Не пользоваться грелкой, пластырем; не парить ноги, а мыть их и размягчать мозоли в теплой воде.
- Ежедневно использовать увлажняющий крем для ног. Наносить крем на нижнюю поверхность ступни, в межпальцевые промежутки наносить тальк.
- Покупать обувь вечером (к вечеру стопа несколько отекает), предварительно заготовив бумажный след – надо вложить его в приобретаемую обувь и проверить, что края следа не загибаются.
- Каблук не должен превышать 3-4 см.
- Не заниматься самолечением.
- Посещать кабинет «диабетическая стопа».
Рекомендации по питанию для диабетиков
Как известно люди, страдающие сахарным диабетом должны ограничивать себя во многих продуктах. Изучите подробные списки разрешенных, рекомендуемых и запрещенных продуктов. Но можно оспорить данный вопрос, так как более строгое соблюдение диеты необходимо при ИНСД в связи с тем, что при нем имеется избыточная масса тела, а при ИЗСД количество употребленных углеводов корректируется при помощи введения инсулина.
Наиболее употребляемые продукты можно разделить на 3 категории:
- 1 категория – это продукты, которые можно употреблять без ограничений. К ним относятся: помидоры, огурцы, капуста, зеленый горошек (не более 3-х столовых ложек), редис, редька, свежие или маринованные грибы, баклажаны, кабачки, морковь, зелень, стручковая фасоль, щавель, шпинат. Из напитков можно употреблять: напитки на сахарозаменителе, минеральная вода, чай и кофе без сахара и сливок (можно добавлять сахарозаменитель).
- 2 категория – это продукты, которые можно употреблять в ограниченном количестве. К ним относятся: говяжье и куриное нежирное мясо, нежирная рыба, нежирная вареная колбаса, фрукты (за исключением фруктов, относящихся к 3 категории), ягоды, яйца, картофель, макаронные изделия, крупы, молоко и кефир жирностью не более 2%, творог жирностью не более 4% и желательно без добавок, нежирные сорта сыра (менее 30%), горох, фасоль, чечевица, хлеб.
- 3 категория – продукты, которые желательно вообще исключить из рациона питания. К ним относятся: жирное мясо, птица, сало, рыба; копчености, колбасы, майонез, маргарин, сливки; жирные сорта сыра и творога; консервы в масле, орехи, семечки, сахар, мед, все кондитерские изделия, мороженое, варенье, шоколад,; виноград, бананы, хурма, финики. Из напитков категорически запрещается употребление сладких напитков, соков, алкогольных напитков.
Подробно о диете для разных типов диабета >>
Несахарный диабет
Частое и обильное мочеиспускание (полиурия), жажда (полидипсия), которые беспокоят больных ночью, нарушая сон. Суточное количество мочи составляет 6-15 л. и более, моча светлая. Отмечается отсутствие аппетита, снижение массы тела, раздражительность, бессонница, повышенная утомляемость, сухость кожи, снижение потоотеделения, нарушение функции желудочно-кишечного тракта. Возможно отставание детей в физическом и половом развитии. У женщин может наблюдаться нарушение менструального цикла, у мужчин – снижение потенции.
Причиной могут быть острые и хронические инфекции, опухоли, травмы, сосудистые поражения гипоталамо-гипофизарной системы. У некоторых больных причина заболевания остается неизвестной.
Диагностика несахарного диабета
Диагноз основывается на наличии полидипсии (жажды) и полиурии ( повышение мочеиспускания) при отсутствии патологических изменений мочевом в осадке. Прогноз для жизни благоприятный. Однако полное выздоровление наблюдается редко.
Лечение несахарного диабета
Лечение направлено на устранение причины заболевания (удаление опухоли, ликвидация нейроинфекции), а также общеукрепляющая терапия. Необходимо соблюдать питьевой режим и ограничить потребление соли (чтобы не усилить жажду) для предотвращения осложнений.
Осложнения несахарного диабета
При ограничении потребляемой жидкости у больных развиваются симптомы обезвоживания: головная боль, сухость кожи и слизистых, тошнота, рвота, повышение температуры, психические нарушения, тахикардия (увеличение частоты сердечных сокращений).
Подробнее о несахарном диабете >>
Профилактика сахарного диабета
 Сахарный диабет является прежде всего наследственным заболеванием. Выявленные группы риска позволяют уже сегодня сориентировать людей, предупредить их от беспечного и бездумного отношения к своему здоровью. Диабет бывает как наследуемым, так и благоприобретенным. Сочетание нескольких факторов риска повышает вероятность заболевания диабетом: для больного ожирением, часто страдающего от вирусных инфекций — гриппа и др., эта вероятность приблизительно такая же, как для людей с отягченной наследственностью. Так что все люди, входящие в группы риска, должны быть бдительны. Особенно внимательно следует относиться к своему состоянию в период с ноября по март, потому что большинство случаев заболевания диабетом приходится на этот период. Положение осложняется и тем, что в этот период ваше состояние может быть принято за вирусную инфекцию.
Сахарный диабет является прежде всего наследственным заболеванием. Выявленные группы риска позволяют уже сегодня сориентировать людей, предупредить их от беспечного и бездумного отношения к своему здоровью. Диабет бывает как наследуемым, так и благоприобретенным. Сочетание нескольких факторов риска повышает вероятность заболевания диабетом: для больного ожирением, часто страдающего от вирусных инфекций — гриппа и др., эта вероятность приблизительно такая же, как для людей с отягченной наследственностью. Так что все люди, входящие в группы риска, должны быть бдительны. Особенно внимательно следует относиться к своему состоянию в период с ноября по март, потому что большинство случаев заболевания диабетом приходится на этот период. Положение осложняется и тем, что в этот период ваше состояние может быть принято за вирусную инфекцию.
Первичная профилактика диабета
При первичной профилактике мероприятия направлены на предупреждение сахарного диабета: изменение образа жизни и устранение факторов риска сахарного диабета, профилактические мероприятия только у отдельных лиц или в группах с высоким риском развития сахарного диабета в будущем.
К основным профилактическим мероприятиям ИНСД относятся рациональное питание взрослого населения, физическая активность, предупреждение ожирения и его лечение. Следует ограничивать и даже полностью исключать из питания продукты, содержащие легкоусвояемые углеводы (рафинированный сахар и т.д.) и пищу, богатую животными жирами. Эти ограничения относятся в первую очередь к лицам с повышенным риском заболевания: неблагоприятная наследственность в отношении сахарного диабета, ожирение, особенно при его сочетании с диабетической наследственностью, атеросклероз, гипертоническая болезнь, а также к женщинам с диабетом беременных или с нарушениями толерантности к глюкозе в прошлом в период беременности, к женщинам, родившим плод с массой тела более 4500г. или имевшим патологическую беременность с последующей гибелью плода.
К сожалению, профилактики сахарного диабета в полном смысле этого слова не существует, но в настоящее время успешно разрабатывается иммунологические диагностикумы, с помощью которых можно выявить возможность развития сахарного диабета на самых ранних стадиях на фоне еще полного здоровья.
www.medicalj.ru
