Сахарный диабет 1 типа лечение
Сахарным диабетом называют патологию, которая характеризуется расстройством обменных процессов, на фоне чего поступающие в организм полисахариды не усваиваются должным образом, а повышение показателей сахара в крови достигает критических цифр. Существуют следующие формы заболевания: инсулинозависимая (1 тип), инсулиннезависимая (2 тип). Лечение обеих форм «сладкой болезни» отличается друг от друга. Процессы терапии являются комплексными и многоцелевыми. Лечение диабета 1 типа традиционными и народными средствами рассмотрено в статье.
Особенности заболевания
Инсулинозависимый тип «сладкой болезни» развивается чаще в детском или молодом возрасте. Патологический процесс характеризуется недостаточным синтезом гормона поджелудочной железы инсулина, в результате чего организм не способен утилизировать глюкозу. Органы не получают достаточного количества энергии, вследствие чего происходит нарушение их функционального состояния.
Основной причиной развития первого типа сахарного диабета считается генетическая предрасположенность. Однако одного фактора для возникновения болезни недостаточно. Как правило, значительную роль играют вирусные заболевания и повреждения поджелудочной железы, результатом чего становится разрушение инсулиносекреторных клеток органа.
Существуют следующие стадии развития инсулинозависимого типа «сладкой болезни»:
- наличие предрасположенности к заболеванию;
- повреждение клеток различными провоцирующими факторами и запуск анатомо-физиологических изменений;
- стадия активного аутоиммунного инсулита – показатели антител высокие, снижается количество инсулиносекреторных клеток, гормон вырабатывается в недостаточном количестве;
- активное уменьшение секреции инсулина – в некоторых случаях у пациента можно определить нарушение чувствительности к глюкозе, высокий уровень сахара в плазме натощак;
- разгар заболевания и появление яркой клинической картины – разрушено более 85% клеток островков Лангерганса-Соболева поджелудочной железы;
- полная деструкция клеток органа и критическое прекращение выработки инсулина.
Основные проявления болезни
При диабете 1 типа пациент жалуется на следующие симптомы: патологическая жажда, чрезмерное выделение мочи и сухость слизистых оболочек. Повышенный аппетит сопровождается резким похуданием. Появляется слабость, снижение остроты зрения, патологическая сыпь на коже. Больные жалуются на склонность к инфекционным кожным заболеваниям.
Отсутствие помощи на этапе подобных проявлений приводит к тому, что заболевание активно прогрессирует.
Развиваются острые и хронические осложнения:
- трофические язвы нижних конечностей;
- нарушение секреторной функции желудка и кишечника;
- поражение периферической нервной системы;
- поражение зрительного анализатора;
- патология мочевыделительной системы, в частности почек;
- диабетическая энцефалопатия;
- задержка физического развития у детей.
Принципы лечения заболевания
Пациенты, которым подтвердили диагноз инсулинозависимого типа болезни, интересуются у лечащего врача о том, можно ли вылечить сахарный диабет 1 типа навсегда. Современная медицина не может полностью избавить пациента от болезни, однако, новые методы терапии позволяют достичь стойкой компенсации заболевания, предупредить развитие осложнений и поддерживать качество жизни больного на высоком уровне.
Лечение сахарного диабета 1 типа состоит из следующих компонентов:
- инсулинотерапия;
- коррекция индивидуального рациона питания;
- физическая нагрузка;
- физиотерапия;
- обучение.
Особенности питания
Диетологи и эндокринологи рекомендуют пациенту соблюдать диету №9. Исходя из сопутствующих заболеваний, массы тела пациента, пола, возраста, наличия осложнений и показателей гликемии лечащий врач индивидуально корректирует меню своего больного.
Диета №9 говорит о том, что пища должна поступать часто, но в малых объемах. Количество углеводов ограничивается, в основном употребляются полисахариды (пищевые волокна, клетчатка). Это необходимо для того, чтоб предотвратить резкий скачок сахара в крови, но при этом чтобы организм получал достаточное количество «строительного» материала.
Суточный калораж рассчитывается индивидуально. Количество белков в ежедневном рационе питания увеличивается за счёт веществ растительного происхождения, а количество жиров, наоборот, снижается (ограничивается поступление животных липидов). От сахара пациент должен полностью отказаться. Его можно заменить естественными подсластителями (медом, кленовым сиропом, экстрактом стевии) или синтетическими заменителями (фруктозой, ксилитом).
Обязательно должно поступать достаточное количество витаминов и микроэлементов, поскольку они массивно выводятся из организма на фоне полиурии. Предпочтение отдается запеченным, тушеным, вареным продуктам, приготовленным на пару блюдам. Количество питьевой воды должно быть не более 1500 мл в день, соли – до 6 г.
Если сахарный диабет сочетается с периодом вынашивания ребенка, необходимо уменьшить суточный калораж до 1800 ккал. Это позволит уменьшить риск развития осложнений у матери и малыша. Поступающую воду и соль также следует ограничить, чтоб минимизировать нагрузку на почки и предотвратить возникновение патологии со стороны мочевыделительной системы.
В питании больных детей обязательно должны быть небольшие перекусы между приемами пищи, перед физической активностью, различными тренировками. Если осложнения основной болезни отсутствуют, количество «строительного» материала должно соответствовать возрасту и массе тела ребенка. Важно правильно высчитывать дозу инсулина, зная примерный рацион питания.
Физические нагрузки
Вылечить диабет 1 типа без адекватных физических нагрузок достаточно трудно. Спорт оказывает следующее влияние на организм больного:
- повышает восприимчивость тканей и клеток к гормону;
- увеличивает эффективность действия инсулина;
- предотвращает развитие патологии сердца и сосудов, зрительного анализатора;
- восстанавливает показатели давления;
- ускоряет обменные процессы.
Медработники рекомендуют выбирать такой вид спорта, который не оказывает значительного влияния на зрительный анализатор, мочевыделительную систему, сердце и ноги. Разрешается ходьба, фитнес, настольный теннис, плавание, гимнастика. При диабете 1 типа можно заниматься активными упражнениями не больше 40 минут в день.
При постоянных физических нагрузках нужно уменьшить дозу вводимого инсулина. Это позволит обезопасить себя от развития гипогликемии. Кроме того, всегда нужно иметь с собой что-то сладкое. До и после занятия спортом обязательно следует измерить сахар в крови, а во время физической активности нужно контролировать пульс и артериальное давление.
Инсулинотерапия
В зависимости от характера течения заболевания проведение инсулинотерапии необходимо примерно в 40% всех клинических случаев. Цель такого лечения заключается в следующих моментах:
- нормализация обмена сахаридов (идеальный вариант – нормализовать показатели сахара в крови натощак и не допускать его избыточного повышения после поступления пищи в организм, удовлетворительно – добиться устранения клинических проявлений);
- оптимизация режима питания и поддержание допустимых показателей массы тела;
- коррекция липидного обмена;
- повышение качества жизни пациента;
- профилактика возникновения осложнений сосудистого и неврологического характера.
Эффективные препараты
На данный момент препараты выбора – инсулин человека генно-инженерного или биосинтетического происхождения, а также все лекарственные формы, полученные на его основе. Современные представленные и зарегистрированные препараты различаются по своему действию: средства короткого действия, средней продолжительности и длинные препараты.
К растворам короткого действия относятся Актрапид НМ, Хумулин-регуляр, Биосулин. Эти представители отличаются быстрым развитием эффекта и более короткой продолжительностью действия. Их вводят подкожно, но при необходимости возможна внутримышечная или внутривенная инъекция.
К препаратам средней продолжительности относят Хумулин-базаль, Биосулин Н, Протофан НМ. Их действие продолжается до 24 часов, эффект развивается через 2-2,5 часа после введения. Представители длинных препаратов – Лантус, Левемир.
Индивидуальную схему лечения расписывает лечащий врач. Она зависит от следующих факторов:
- физическая активность;
- масса тела пациента;
- время развития гипергликемии;
- наличие высокого сахара после приема пищи;
- возраст пациента;
- наличие феномена «утренней зари».
Новшества лечения
Последние новости сферы лечения инсулинозависимого диабета говорят о применении таких методик:
- Использование стволовых клеток. Это перспективный метод, с помощью которого можно решить проблемы патологии углеводного обмена. Суть заключается в выращивании инсулиносекреторных клеток в условиях лаборатории. Способ широко используется в Китае, Германии, США.
- Пересадка коричневого жира – новый способ, снижающий потребность организма в инсулине и восстанавливающий углеводный метаболизм. Процессы происходят за счёт усвоения молекул сахара клетками бурой жировой прослойки.
- Прививка. Разработана специальная вакцина, которая направлена на защиту собственных клеток поджелудочной железы от уничтожения иммунной системой. Используемые вещества предотвращают воспалительные процессы в органе и останавливают прогрессирование болезни.
Физиотерапия
Один из методов, используемых для излечения от диабета. Достаточно часто больным назначается электрофорез. Это метод, основанный на воздействии постоянного тока и лекарственных веществ. На фоне «сладкой болезни» используется электрофорез цинка, меди и калия. Манипуляция благотворно влияет на общее состояние организма, улучшает обменные процессы, снижает показатели гликемии.
Электрофорез калия необходим для восполнения количества микроэлемента в организме из-за его массивного выведения с мочой. Магний нужен для нормального течения метаболизма, нормализации показателей холестерина и сахара, улучшения работы поджелудочной железы. При ангиопатии нижних конечностей используют электрофорез с тиосульфатом натрия или новокаином, благодаря чему снижаются болезненные ощущения, оказывается рассасывающее и антисклеротическое действие.
Широко используется магнитотерапия, обладающая обезболивающим, иммуномодулирующим и ангиопротекторным действием. Индуктотермия (использование магнитного поля высокой частоты) необходима для улучшения микроциркуляции крови и лимфы. Гипербарическая оксигенация (использования кислорода под высоким давлением) позволяет устранить различные формы гипоксии, улучшить общее состояние пациента, снизить дозу инсулина и других используемых препаратов, улучшить кровообращение и активировать работу поджелудочной железы.
Иглоукалывание – еще один эффективный метод терапии. Иглы используются для лечения нейропатии. Они необходимы для улучшения нервной проводимости, увеличения чувствительности нижних конечностей, снижения болезненности. С этой же целью применяется точечный массаж, электроакупунктура и лазерная акупунктура.
Следующий метод – плазмаферез. Этот способ заключается в том, что плазма крови пациента удаляется и замещается плазмозаменителями. Такое лечение эффективно на фоне почечной недостаточности и септических осложнений. Еще один метод терапии – бальнеотерапия (используются природные или искусственно приготовленные минеральные воды), которая является частью санаторно-курортного лечения.
Народные средства
Лечение народными средствами должно происходить под контролем квалифицированного специалиста. Самолечение в данном случае не рекомендуется. Популярностью пользуются следующие рецепты.
Рецепт №1
Отвар цветков липы. Сырье заливается водой в соотношении стакан цветков на литр воды. Проварить в течение 15 минут, а после остывания процедить и принимать маленькими глотками на протяжении дня.
Рецепт №2
В стакан кипятка добавить палочку корицы, настоять на протяжении получаса. Затем ввести столовую ложку меда и выдержать раствор еще на протяжении 3 часов. Принимать в течение суток мелкими глотками.
Рецепт №3
Необходимо приготовить смесь из одного сырого куриного яйца и половины стакана сока лимона. Такое лечебное средство хорошо снижает показатели сахара в крови. Его принимают за час до завтрака.
К сожалению, на вопрос о том, излечим ли сахарный диабет, современная медицина не может дать утвердительный ответ. Существует ряд новых методик, однако, большинство из них еще в стадии разработки. Полный комплекс выбранных лечащим врачом мероприятий поможет добиться компенсации заболевания, предотвратить развитие осложнений и поддержать качество жизни пациента на высоком уровне.
diabetiko.ru
Диета при сахарном диабете 1 типа
Перед тем как начинать лечение, выбор методики, необходимо рассмотреть причины возникновения заболевания, симптомы, характеризующие его, способы диагностики. Сахарный диабет – нарушение функционирования поджелудочной железы, определенных процессов в организме человека, спровоцированное недостатком инсулина. При заболевании клетки поджелудочной железы, отвечающие за выработку гормона, не способны по полной выполнять свою работу. В результате показатели сахара повышаются, что негативно влияет на работу органов, здоровье.
Недостаток инсулина и чрезмерное содержание сахара в крови вызывает необратимые последствия: нарушение зрения, работы головного мозга; истощаются кровеносные сосуды. Для того чтобы урегулировать уровень гормона, процесс обмена, больные, с диагнозом сахарного диабета первого типа обязаны всю жизнь ежедневно проводить инъекции. Лечение без инсулина СД1 невозможно, доза гормона регулируется индивидуально. Чтобы узнать подробнее о сахарном диабете 1 типа, посмотрите видео:
Ученым не известны достоверные причины, которые провоцируют дефицит гормона инсулина. С высокой долей вероятности возможно утверждать, что основным моментом в развитии сахарного диабета первого типа является разрушение -клеток, расположенных в поджелудочной железе. А предпосылками к данной проблеме могут быть разнообразные факторы:
- Наличие генов, которые определяют наследственную предрасположенность к заболеванию сахарным диабетом.
- Сбои в работе иммунной системы, протекание аутоиммунных процессов.
- Перенесенные инфекционные, вирусные заболевания, например, корь, свинка, гепатит, ветрянка.
- Стресс, постоянное напряженное психическое состояние.
Для сахарного диабета 1 типа присущи симптомы, во многом подобны второму виду. Все признаки недостаточно выражены, поэтому редко вызывают обеспокоенность пациента до момента наступления кетоацидоза, что порой приводит к необратимым осложнениям протекания болезни. Важно тщательно следить за здоровьем и при выявлении нескольких признаков сахарного диабета, стоит сдать анализ крови, мочи и посетить врача, специализирующегося на заболевании — эндокринолога. Симптомы, характерные для сахарного диабета первого типа:
- Постоянная сильная жажда.
- Сухость ротовой полости.
- Частое мочеиспускании (днем и ночью).
- Сильный аппетит, но больной значительно теряет вес.
- Нарушение зрения, все становится размывчатым без четких очертаний.
- Быстрая утомляемость, сонливость.
- Частая, резкая смена настроения, уязвимость, раздраженность, склонность к истерикам.
- Для женщин при сахарном диабете характерно развитие инфекционных заболеваний в зоне интимных органов, которые не реагируют на локальное лечение.

Если уже начался кетоацидоз (осложнения), наблюдаются дополнительные симптомы:
- Явное обезвоживание, сухость кожи.
- Дыхание становится частым, глубоким.
- Неприятны запах с ротовой полости – аромат ацетона.
- Общая слабость организма, тошнота, возможна потеря сознания.
Обязательным направлением лечения при заболевании сахарным диабетом первого типа, являются постоянные инъекции инсулина. Но дополнительные методики способны благоприятно повлиять на течение болезни, ослабить ее симптомы и предотвратить появление осложнений. Применять и использовать те или иные способы лечения возможно лишь после консультации с лечащим доктором и получением его одобрения.
Важным моментом для лечения заболевания, является правильное питание при сахарном диабете 1 типа. Верно составленный, подобранный рацион поможет снизить, предотвратить повышение уровня глюкозы, благодаря чему появится возможность уменьшить дозу инсулина. Питание при СД1:
- Меню не должно быть в ущерб здоровью.
- Для еды стоит выбирать разнообразные продукты.
- При сахарном диабете стоит выбирать натуральные продукты.
- Рекомендуется составлять меню на неделю, тщательно анализируя блюда и их составляющие.
- Соблюдать режим приема пищи, время инъекции инсулина, избегать употребления пищи ночью.
- Прием пищи должен быть небольшими порциями, разделен минимум на 5 раз в сутки.
- Исключить из рациона сахарный песок в чистом виде, который особо опасен для больных, страдающих сахарным диабетом.
- Не употреблять в рацион продукты из списка «запрещенные».
- Стоит отказаться от курения.

Что категорически нельзя есть при сахарном диабете первого типа:
- Сахаросодержащие – всевозможные сладости (конфеты, шоколадки, пирожные).
- Алкоголь, в частности опасно при заболевании сахарным диабетом десертное красное вино и слабоалкогольные напитки.
- Сладкие фрукты (например, манго, банан, виноград, дыня).
- Газированная вода.
- Продукты из фаст-фуда.
- Копчености, соления, жирные бульоны.
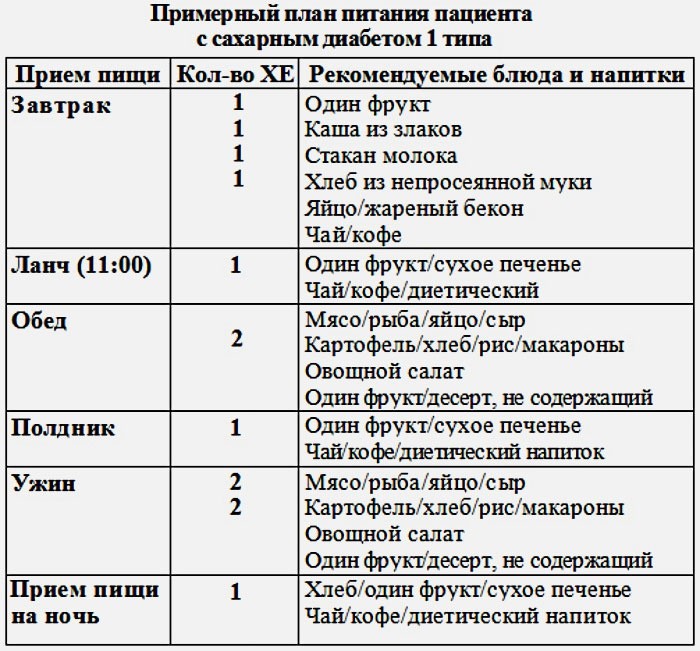
Примерный рацион, меню больного сахарным диабетом 1 типа:
- Главный прием пищи — завтрак. Лучше выбирать кашу, яйца, зелень, несладкий чай.
- Первый перекус – фрукты с низким содержанием сахара или овощи.
- Обед – овощной бульон, овощи приготовленные в пароварке или методом тушения, отварной кусочек мяса или рыбы.
- Полдник – нежирные кисломолочные продукты, овощной салат или хлебцы с несладким чаем.
- Ужин – отварное или тушеное мясо, овощи – свежие или паровые, рыба на пару, кисломолочные продукты с низким процентном жирности.
Физические упражнения
Спорт является одной из методик лечения сахарного диабета. Естественно, избавиться от заболевания насовсем не получится, но снизить сахар в крови поможет. В редких случаях нагрузки могут привести к повышению показателей глюкозы, поэтому перед тем, как начинать занятия, нужно проконсультироваться с врачом. Во время тренировок при наличии сахарного диабета, важно измерять показатели сахара до начала занятий физкультурой, в средине тренировки и в конце. Следить за инсулином нужно постоянно и при определенных показателях тренировку лучше отменить:
- 5.5 ммоль/л – низкий показатель, при котором занятие спортом может быть небезопасным. Рекомендуется перед началом тренировки съесть продукт с высоким содержанием углеводов (например, хлебец).
- Показатели в пределах 5.5-13.5 ммоль/л дают зеленый свет для тренировок.
- Показатели выше 13.8 ммоль/л свидетельствуют о нежелательности физических нагрузок, это может послужить толчком к развитию кетоацидоза, а при 16.7 ммоль/л — категорически запрещены.
- Если во время тренировки сахар упал до показателей 3.8 ммоль/л и меньше, занятия стоит немедленно прекратить.

Выполнение физических упражнений для больных при сахарном диабете первого типа имеет свои особенности:
- Занятия стоит проводить на свежем воздухе, чтобы добиться максимального эффекта.
- Регулярность и длительность занятий при сахарном диабете 1 типа – полчаса, сорок минут, пять раз в неделю или 1 час с занятиями через день.
- Отправляясь на тренировку, стоит взять с собой немного еды для перекуса, чтобы предотвратить возникновение гипогликемии.
- На первых этапах выберите несложные упражнения, со временем постепенно усложняя их, увеличивая нагрузку.
- В качестве упражнений идеально подойдет: бег трусцой, растяжка, приседания, повороты корпуса, интенсивная аэробика, силовые упражнения.
Посмотрите видео, чтобы подробнее узнать о физических нагрузках во время сахарного диабета 1 типа:
Препараты для лечения диабета
DiabeNot капсулы от диабета — эффективное средство, разработанное немецкими учеными из лаборатории Labor von Dr. Budberg в Гамбурге. DiabeNot заняло первое место в Европе среди средств при сахарном диабете.
Fobrinol — снижает уровень сахара в крови, стабилизирует работу поджелудочной железы, снижает массу тела и нормализует давление. Ограниченная партия!
Голубитокс. Экстракт голубики — реальная история борьбы с сахарным диабетом
 Медикаментозные средства лечения разделяются условно на 2 группы: инсулин, который жизненно необходим людям, страдающим сахарным диабетом типа 1 и препараты для устранения заболеваний, сопутствующих основному. Его можно классифицировать на несколько видов, за показателем срока, времени действия:
Медикаментозные средства лечения разделяются условно на 2 группы: инсулин, который жизненно необходим людям, страдающим сахарным диабетом типа 1 и препараты для устранения заболеваний, сопутствующих основному. Его можно классифицировать на несколько видов, за показателем срока, времени действия:
- Инсулин с коротким сроком действием. Гормон вступает в действие через пятнадцать минут после попадание в организм.
- Препарат среднего действия активизируется часа через 2 после введения.
- Инсулин с длительным сроком действия начинает работать через четыре, шесть часов после инъекции.
Ввести инъекцию инсулина в организм больным сахарным диабетом 1 типа возможно при помощи инъекции, используя специальный шприц с тонкой иглой или помпу.
Ко второй группе медикаментозных препаратов, которые используются при сахарном диабете относятся:
- АПФ (ингибитор ангиотензинпревращающего фермента) – препарат, способствующий нормализации давления; предотвращает или замедляет развития заболеваний почек.
- Лекарства для борьбы с проблемами ЖКТ, возникшими при сахарном диабете первого типа. Выбор препарата зависит от резвившейся патологии и характера проблемы. Это может быть Эритромицин или Церукал.
- Если есть склонность с болезням сердца или сосудов, рекомендовано принимать Аспирин или Кардиомагнил.
- В случае возникновения периферической нейропатии, используют средства с обезболивающим эффектом.
- При наличии проблем с потенцией, эрекцией возможно применение Виагры, Cialis.
- Снизить уровень холестерина помогут Симвастатин или Ловастатин.

Лечение диабета народными средствами
Многие пациенты с заболеванием сахарного диабета первого типа пользуются народными методиками для борьбы с заболеваниями. Некоторые продукты, травы, сборы способны снизить уровень показателей сахара в крови или даже нормализовать его. Популярными средствами нетрадиционной, домашней медицины против сахарного диабета считается:
- Фасоль (5-7 штук) залить 100 мл воды комнатной температуры на ночь. Натощак съесть набухшую фасоль и выпить жидкость. Завтрак лучше отложить на час.
- Сделать настой, включающий 0.2 л воды и 100 грамм зерен овса. Употреблять трижды в день дозирую по 0.5 стакана.
- Наполнить термос на ночь соединением 1 стакана воды (кипятка) и 1 ст. л полыни. Утром отцедить и в течении пятнадцати дней выпивать по 1/3 стакана.
- Несколько средних долек чеснока измельчить до образования кашицы, залить водой (0.5 литра) и в теплом месте настоять полчаса. При сахарном диабете пить в качестве чая весь день.
- В течение 7 минут варить 30 грамм плюща, залитого 0.5 л воды, настоять в течение нескольких часов, процедить. Правила приема: пить перед основными приемами пищи.
- Собрать перегородки сорока грецких орехов, добавить 0.2 л чистой воды и томить час на водяной бане. Настойку отцедить и пить перед приемом пищи по чайной ложке.

Новые методы лечения
Работа по изучению сахарного диабета, методов его лечения ведется уже много десятилетий в разных странах мира. Есть группа ученых, основная цель которых — решение данного вопроса. Их исследования финансируют фармакологические компании, крупные фирмы, благотворительные организации, фонды и даже государство. В разработке есть несколько перспективных методик, касающихся сахарного диабета 1 типа:
- Ученые стараются заставить стволовые клетки человека перерождаться в бета-клетки, которые способны выполнять функцию по выработке гормона и излечивает сахарный диабет. Но до логического завершения исследования и возможности использоваться средство для лечения людей, больных сахарным диабетом, еще далеко.
- Другие научные сотрудники работают над созданием вакцины, которая бы не давала развиваться аутоиммунному процессу, при котором по удар попадают бета-клетки поджелудочной, развивается сахарный диабет.

Люди услышавшие диагноз сахарный диабет первого типа научились жить с этим, живя с постоянной потребностью в инъекциях инсулина, изменив свои привычки и предпочтения. Больные сахарным диабетом 1 типа ведут полноценную жизнь, наслаждаясь и ценя каждый момент, с надеждой на ученых, которые в один прекрасный день изобретут «волшебную пилюлю» от их беды. Если вы сталкивались с проблемой сахарного диабета типа 1, знаете альтернативные способы лечения или просто готовы поделиться своим мнением — оставляйте комментарий.
Узнайте, что такоеэутиреоз щитовидной железы — симптомы и лечение заболевания.
sovets.net
Рецепты народной медицины
Народная медицина придет на помощь диабетикам, если согласовать прием фитопрепаратов с лечащим доктором. Наиболее эффективные и доступные народные рецепты приведены ниже.
3 ст. л. березовых почек залить стаканом крутого кипятка. Выпарить на водяной бане в течение 10 минут. Снять с огня. Оставить настаиваться до комнатной температуры, процедить. Принимать по 2 ст. л. трижды в день за полчаса до приема пищи в течение месяца.
1 ч. л. измельченных листьев черники залить стаканом крутого кипятка. Выпарить на водяной бане в течение 5-7 минут. Снять с огня. Дать настояться при комнатной температуре. Процедить. Выпить в течение дня за 4 приема перед принятием пищи. Курс лечения 1-2 месяца.

2 ч. л. ежевичных листьев залить стаканом крутого кипятка. Выпарить на водяной бане в течение 5 минут. Сняв с огня, дать настояться. Процедить. Принимать по 2 ст. л. 3 раза в день за полчаса до приема пищи. Курс лечения 1 месяц.
1 ст. л. измельченных волосков корней подсолнечника, заготовленных в период цветения, залить стаканом крутого кипятка. Выпарить на водяной бане в течение 20 минут. Сняв с огня, дать настояться до комнатной температуры. Процедить. Можно принимать как чай. На каждый день готовить новый отвар. Лечение можно проводить в течение месяца.
Высушенные клубни топинамбура измельчить в блендере или кофемолке. 1 ст. л. порошка залить стаканом крутого кипятка. Дать настояться 2-3 часа, укутав емкость с содержимым. Процедить и принимать по полстакана 3-4 раза в день до принятия пищи. Топинамбур можно принимать в любое время года в неограниченном количестве. Это источник природных инулинов.
Отвар кукурузных рылец. 1 ст. л. кукурузных рылец залить стаканом крутого кипятка. Выпарить на водяной бане 10 минут. Отставив с огня, дать настояться при комнатной температуре до полного остывания. Процедить. Пить по ¼ стакана за полчаса до принятия пищи. Курс лечения 2-3 недели. Через какое-то время лечение этим отваром можно повторить.

endocri.ru
РГМУ
РГМУ
Сахарный диабет (СД) был признан экспертами ВОЗ неинфекционной эпидемией XX века. Число больных, страдающих СД, продолжает неуклонно увеличиваться. Это, безусловно, относится в первую очередь к больным СД 2 типа и связано с изменением образа жизни современного человека. Однако происходит увеличение и популяции больных СД 1 типа (A.M. Gale, 2002). Важно подчеркнуть, что этот тип сахарного диабета развивается в молодом возрасте, приводит к ранней инвалидизации и преждевременной гибели молодых людей. Несмотря на колоссальный прогресс в понимании особенностей развития этого заболевания, вопросы его лечения продолжают вызывать дискуссии, и их нельзя считать окончательно решенными.
Патогенез сахарного диабета 1 типа хорошо изучен. В основе этого заболевания лежит аутоиммунная агрессия, следствием которой является деструкция b-клеток островков Лангерганса. Предшествующие клинической манифестации СД 1 типа этапы заболевания проходят бессимптомно (рис. 1). Происходит постепенное уменьшение массы продуцирующих инсулин клеток, развиваются скрытые нарушения секреции инсулина. На этих этапах заболевание протекает без клинических признаков дефицита инсулина. Эндокринологи и диабетологи встречаются с больным СД 1 типа чаще всего в момент клинической манифестации заболевания, при явлениях диабетического кетоацидоза, свидетельствующего о том, что более 80% b-клеток в поджелудочной железе уже разрушены. Продолжающаяся деструкция b-клеток приводит в дальнейшем к абсолютному дефициту инсулина.

Рис. 1. Стадии развития сахарного диабета 1 типа
В настоящее время единственным средством лечения таких больных является заместительная пожизненная инсулинотерапия.
Чем грозит развитие сахарного диабета? Основной и до сих пор нерешенной проблемой для любого больного сахарным диабетом является развитие поздних осложнений СД, которые вызывают не только ухудшение качества жизни пациентов, но и раннюю инвалидизацию, и преждевременную смерть больных.
Среди осложнений СД 1 типа принято, по частоте встречаемости, в первую очередь выделять микро ангиопатии – нефропатию, вызывающую в конечном итоге развитие терминальной почечной недостаточности, и ретинопатию, приводящую к необратимой потере зрения. Диабетическая нейропатия создает риск развития синдрома диабетической стопы, нарушает иннервацию внутренних органов, вызывая нарушение функции жизненно важных внутренних органов. Не менее серьезными последствиями грозит преждевременное ускоренное развитие атеросклероза – поражение крупных сосудов приводит к развитию инфарктов и инсультов.
Многоцентровое исследование DCCT (Diabetes Control Complication Trail) позволило еще в 1996 году ответить на целый ряд принципиальных вопросов, касающихся лечения и развития осложнений СД 1 типа.
Прежде всего результаты этого исследования завершили дискуссию о роли гипергликемии в развитии поздних осложнений СД. Была доказана роль достижения компенсации углеводного обмена в замедлении и профилактике развития осложнений. Можно привести всего лишь один результат этого исследования – снижение гликированного гемоглобина (HbA1c), основного показателя компенсации углеводного обмена, на 1% уменьшало риск развития поздних осложнений на 47%. Стало очевидным, что для предотвращения и замедления темпов развития осложнений СД необходимо обеспечить стабильную компенсацию СД.
Критерии компенсации СД 1 типа, принятые в настоящее время (European Diabetes Policy Group, 1998):
- Гликемия натощак и перед приемами пищи 5,1–6,5 ммоль/л
- Гликемия через 2 часа после еды 7,6–9,0 ммоль/л
- Перед сном 6,0–7,5 ммоль/л
- Акетонурия
- HbA1c 6,2–7,5% (N < 6,1%)
- Липиды: общий ХС < 4,8, ХС ЛПНП < 3,0 ХС ЛПВП > 1,2, ТГ< 1,7 (ммоль/л)
- АД <135/85 mmHg (130/80 mmHg при МАУ)
Важно обратить внимание на то, что понятие компенсации сахарного диабета включает в себя не только компенсацию углеводного обмена, но также поддержание стабильных показателей липидного обмена и цифр артериального давления.
Современная концепция достижения компенсации углеводного обмена включает в себя использование высококачественных препаратов инсулина, обучение больных, реализацию полученных знаний при проведении самоконтроля и коррекции терапии в домашних условиях.
Основу лечения сахарного диабета 1 типа составляют:
- инсулинотерапия (по жизненным показаниям);
- физиологическая индивидуализированная диета;
- физические нагрузки;
- обучение;
- самоконтроль;
- психологическая помощь.
Цели инсулинотерапии состоят не только в отсутствии любых симптомов декомпенсации СД: жажды, полиурии, снижения массы тела, кетонурии и гипогликемии, но и в обеспечении того уровня физической работоспособности, который позволит молодым людям, заболевшим СД 1 типа, возможность учиться и работать, вести активный образ жизни. При хронической декомпенсации СД это исключено. В детском и подростковом возрасте хроническая декомпенсация приводит к отставанию в росте, развитии и половом созревании. Такие простые клинические показатели, как поддержание идеальной массы тела, состояние и размеры печени – важнейший показатель адекватности дозы инсулина, указывающий на состояние углеводного обмена и его компенсацию. При дефиците инсулина в печени создается выраженный дефицит гликогена и развивается жировой гепатоз – условия для появления гипогликемий (в том числе спонтанных) и кетоацидоза.
Диетотерапия
Самая первая задача врача состоит в расчете потребности в энергии и составе пищевого рациона.
Назначение инсулинотерапии, расчет дозы инсулина, распределение инсулина в течение суток невозможно без предварительного индивидуального расчета диеты. Диета при СД 1 типа должна быть физиологической и индивидуализированной. Физиологическая – это значит, что по суточному количеству килокалорий и соотношению пищевых ингредиентов она не должна отличаться от диеты здоровых сверстников с аналогичным ростом и уровнем физической активности.
Понятие индивидуализированная подразумевает то, что обязательно должен учитываться режим и образ жизни больного. Необходимо выбрать максимально удобное время приема пищи, учесть пищевые предпочтения, а также реальные материальные и бытовые условия конкретного пациента.
Часто причиной хронической декомпенсации углеводного обмена бывает отсутствие у врача и, соответственно, у больного, четких представлений как о количестве пищевых ингредиентов, так и о тех целевых метаболических показателях, которые необходимо достигнуть в процессе лечения. Расчет суточного каллоража во взрослом возрасте зависит прежде всего от степени физической нагрузки пациента. При низкой физической активности (инвалиды, ведущие домашний образ жизни, лица с сидячей, неподвижной работой) потребность в энергии оставляет 20 ккал на килограмм идеальной массы тела в сутки. У лиц со средней физической активностью – 30, при высокой физической активности у лиц физического труда, спортсменов этот показатель рассчитывается исходя из 40 ккал на килограмм идеальной массы тела в сутки.
Распределение суточного калоража – доля белков в суточном рационе составляет 20%, жиров – 25% (насыщенные жиры не более 10%), углеводов – 55%. Ограничение количества белка необходимо рекомендовать лицам с нефропатией при выраженной протеинурии и развитии хронической почечной недостаточности. У таких больных в связи с увеличением риска гипогликемий изменяется и инсулинотерапия. Доза вводимого инсулина значительно уменьшается в связи с замедлением скорости деградации инсулина и увеличением чувствительности к нему.
Расчет необходимого для введения перед едой количества инсулина короткого типа действия зависит от планируемого к приему количества углеводов. Для упрощения этих расчетов было принято понятие «хлебной единицы». Хлебная единица (ХЕ) – условное понятие, подразумевающее определенное количество любого продукта, содержащее 12 г углеводов.
В среднем на утилизацию 1 ХЕ требуется около 1,4 единицы инсулина короткого действия. Потребность в инсулине максимальна в утренние часы и составляет 1,5–2 ед. на 1 ХЕ. В обед потребность снижается до 0,8–1,2 ед. на 1 ХЕ, в вечернее время потребность вновь несколько возрастает – до 1,0–1,5 ед. на 1 ХЕ.
Это учитывается при распределении углеводов в течение суток. В завтрак рекомендуется съедать углеводов несколько меньше, чем в обед и ужин. Вынужденной мерой, обусловленной неидеальным для имитации физиологической секреции инсулина профилем действия инсулина короткого типа действия и связанным с этим риском развития поздних постпрандиальных гипогликемий, являются перекусы – второй завтрак, полдник и второй ужин (на каждый прием 5–10% углеводов).
Инсулинотерапия
Учитывая факт абсолютного отсутствия собственного инсулина у больных сахарным диабетом 1 типа, необходимо таким образом назначить инсулиновые препараты, чтобы в совокупности они максимально имитировали физиологическую секрецию гормона у здорового человека. В связи с этим основные требования к инсулинотерапии при СД 1 типа сводятся к максимальной имитации эндогенной секреции инсулина у здорового человека. Для достижения этого используются человеческие генноинженерные препараты инсулина: комбинация пролонгированного инсулина (ПИ) в 2–х инъекциях и короткого инсулина (КИ) не менее 3–х инъекций. Рекомендуется отработать «базовую» дозу инсулина и проводить в дальнейшем ежедневный контроль дозы инсулина (по уровню гликемии) перед основными приемами пищи.
Препараты инсулина по длительности действия можно разделить на три группы – инсулины короткого типа действия, пролонгированные препараты инсулина и комбинированные препараты. Только инсулины короткого типа действия при назначении их больным СД 1 типа имитируют эндогенную быструю секрецию инсулина в ответ на прием пищи. Только эти инсулиновые препараты могут обеспечить утилизацию принятых с пищей углеводов. Пролонгированные инсулины имитируют базальную секрецию инсулина и обеспечивают поддержание стабильной гликемии ночью и в периоды между приемами пищи.
Комбинированные препараты состоят из комбинации инсулина короткого и пролонгированного действия и, соответственно, частично обладают их свойствами. При этом важно отметить, что действие каждой части соответствующего инсулина в комбинации не идентично таковому в отдельности. В лечении больных СД 1 типа они практически не используются.
Фармакокинетика препаратов инсулина представлена на рисунке 2.

Рис. 2. Фармакокинетика препаратов инсулина
В современной диабетологии за более чем 80 летний период применения инсулина достигнут большой прогресс в понимании и практическом применении накопленных знаний об особенностях и механизмах действия различных препаратов инсулина. Однако проблемы в заместительной инсулинотерапии при абсолютном дефиците инсулина сохраняются. К нерешенным проблемам относятся кардинально отличный от физиологического путь введения экзогенного инсулина. С этим связано позднее поступление и дефицит инсулина в печени, периферическая гиперинсулинемия, дефицит гликогена в печени, активация липолиза, глюконеогенеза, жировой гепатоз и высокий риск развития гипогликемий. Вторая проблема состоит в том, что имеющиеся препараты инсулина обладают несоответствующим физиологическому ритму временем начала, пика и окончания действия. Короткие инсулины начинают действовать позже и действуют дольше необходимого времени, вводятся задолго до приема пищи и требуют «перекуса» между основными приемами пищи (рис. 3).

Рис. 3. "Слабые" места человеческих инсулинов короткого действия
В какой–то степени приблизиться к решению этого вопроса позволило создание и внедрение в практику препаратов с измененной длительностью действия, позволяющей приблизится к имитации физиологической секреции инсулина. С 1996 года в клинической практике используется аналог инсулина лизпро, отличающийся по химической структуре от естественного инсулина. Второй препарат с ультракороткой активностью – инсулин аспарт, у которого в 28 положении В–цепи аминокислота пролин была заменена отрицательно заряженной аспарагиновой кислотой.
Длительность действия у препаратов ультракороткого действия или аналогов инсулина обусловлена ускорением их всасывания из места инъекции. Естественный человеческий инсулин, в растворе и в тех концентрациях и количествах, которые вводятся подкожно, образует ассоциации из шести молекул – гексамеры. Из–за этого феномена введенный инсулин медленно всасывается. Большая часть молекул аналогов инсулина, введенного больному подкожно, находится в виде мономеров, чем и объясняется быстрое всасывание этих инсулиновых препаратов из места инъекции. При использовании этих препаратов инсулина облегчается возможность синхронизации пика действия парентерально введенного инсулина с пиком постпрандиальной гликемии. Но одно лишь назначение даже самых современных препаратов инсулина – аналогов инсулина не решает проблему достижения компенсации СД. Требования по самоконтролю гликемии и коррекции дозы вводимого инсулина остаются важнейшей составной частью лечения больного с СД 1 типа. Создание у больного мотивации на проведение самоконтроля – важнейшая задача лечащего врача.
Самым оптимальным, наиболее близким к обеспечению физиологических колебаний концентрации инсулина в крови является режим интенсифицированной инсулинотерапии. Можно подтвердить это хорошо известными результатами многоцентрового исследования DCCT и опубликованными в 2002 г. результатами исследования DAFNE (Dose Adjustment For Normal Eating ).
В практическом плане, для лечащих врачей важно подчеркнуть, что интенсифицированная инсулинотерапия, являясь оптимальным вариантом лечения для больного с СД 1 типа, эффективна и возможна лишь при определенных условиях. К ним относятся: наличие у пациента средств самоконтроля, высокий уровень знаний больного о принципах терапии СД 1 типа и тактике поведения при неотложных состояниях.
Необходим ежедневный контроль гликемии перед всеми основными приемами пищи, перед сном и не реже одного раза в неделю – в 03 часа утра.
Обязателен подсчет планируемого к приему с пищей количества ХЕ.
Обязательна и коррекция количества вводимого перед едой инсулина в соответствии с полученными при самоконтроле цифрами гликемии. Только выполнение этих требований обеспечит эффективность терапии.
Сначала проводится расчет базовой дозы инсулина. При планировании и расчете дозы инсулина, помимо диеты, физических нагрузок, необходимо учитывать физиологические, психологические и гормональные факторы, которые оказывают существенное влияние на потребность в инсулине. У растущего ребенка она может колебаться от 0,5 и достигать 2 ед/кг. Во время беременности потребность в инсулине меняется с течением беременности и в первом триместре составляет в среднем – 0,7 ед/кг/сут., во втором и третьем – 0,9–1,2 ед/кг/сут., к концу третьего триместра, в связи со стабилизацией и снижением активности фетоплацентарного комплекса, потребность в инсулине снижается и составляет в среднем 0,7–0,8 ед/кг/сут. В послеродовом периоде – 0,6 ед/кг/сут.
Ориентировочно в среднем суточная доза инсулина рассчитывается в 1 год заболевания – 0,5 ед./кг/сут., в последующие годы – 0,7 ед./кг/сут., при активной физической работе – 0,5 ед/кг/сут., при сидячей работе – 0,7 ед/кг/сут., при стрессе – 1,0 ед/кг/сут., в пубертатном периоде – 1,0–2,0 ед/кг/сут., при кетоацидозе, приеме глюкокортикоидов – до 1,5–2 ед/кг/сут.
Если взять суточную дозу инсулина за 100%, доля пролонгированного инсулина для обеспечения имитации базальной секреции инсулина составит 50%. Он назначается в два приема, соответственно по 25% от суточной дозы.
Базальная потребность в инсулине сохраняется стабильной от 22.00 до полуночи, с полуночи до 4 часов утра уменьшается на 50% по сравнению с исходной базальной дозой инсулина, а с 4 до 10 часов утра увеличивается на 50%. Трудности обеспечения стабильной гликемии в ночное время частично связаны и с тем, что имеющиеся пролонгированные препараты инсулина не могут обеспечить в полной мере имитацию этих физиологических колебаний секреции инсулина. И даже, напротив, в момент физиологического ночного снижения потребности в инсулине у больного, вводящего пролонгированный инсулин перед сном, увеличен риск ночной гипогликемии за счет некоторого роста активности пролонгированного инсулина. При постоянном мониторировании уровня глюкозы крови частота недиагностированных ночных гипогликемий составляет у больных с субкомпенсированным СД более 30%. Возможно, что в решении этой проблемы помогут новые, так называемые беспиковые пролонгированные препараты, которые начинают применяться – гларгин и детимир.
Оставшуюся половину суточной дозы составит короткий инсулин, который распределяется на основные приемы пищи – завтрак, обед и ужин в зависимости от рассчитанного к приему количества ХЕ и индивидуальной чувствительности к инсулину в разное время суток.
Обучение и самоконтроль
Самоконтроль гликемии в течение суток можно назвать составной частью лечения. Именно неудовлетворительный самоконтроль, отсутствие средств его осуществления – глюкометров и тест–полосок способствует развитию хронической декомпенсации СД 1 типа. Часто это связано с непониманием больными важности осуществления регулярного измерения гликемии и коррекции инсулинотерапии. Пациенты не имеют представления и о таком важнейшем показателе, как гликированный гемоглобин, и единичные больные проводят рекомендованный 1 раз в 3 месяца контроль этого показателя компенсации углеводного обмена. Большой части госпитализаций в состоянии острой декомпенсации СД можно было бы избежать за счет выполнения требований по проведению самоконтроля гликемии в домашних условиях, так как это позволяет вовремя выявить рост потребности в инсулине и изменить лечение при присоединении каких–либо интеркуррентных заболеваний и при стрессах.
Инсулиновые помпы. Использование инсулиновых помп в нашей стране не находит пока широкого применения. Это связано как с резким увеличением стоимости лечения больного, так и с неоднозначной оценкой этого способа введения инсулина. Накопленный большой опыт в других странах позволил сделать ряд выводов. Отмечено улучшение показателей компенсации углеводного обмена по уровню гликированного гемоглобина, отмечено уменьшение количества гипогликемий. Однако данные по развитию кетоацидоза неоднозначны. Ряд исследований свидетельствует о возрастании риска развития кетоацидоза при таком способе введения инсулина, возможны и местные воспалительные изменения. Наиболее подробно это освещено в статье Jill Weissberg–Benchell и соавт., опубликованной в журнале Diabetes Care, где проведен мета–анализ данных литературы по вопросам метаболических и психосоциальных аспектов применения инсулиновых помп и проанализированы результаты 52 исследований, в которых наблюдались 1547 пациентов.
Сахарный диабет 1 типа и беременность
Для женщин, страдающих СД, важнейшая задача – реализация возможностей рождения здорового ребенка. Обеспечить физиологическую беременность, нормальное развитие плода и рождение здорового ребенка – трудная, но достижимая цель, требующая совместных усилий врача и больной, тщательной ежедневной коррекции инсулинотерапии.
Целевые показатели компенсации СД во время беременности существенно отличаются, так как для предотвращения развития диабетической фетопатии и обеспечения нормального внутриутробного развития плода необходимо достижение идеальной компенсации углеводного обмена. Большой опыт, накопленный в том числе и у нас в стране (И.Ю. Демидова, Н.Ю. Арбатская, 2001), позволил сделать выводы о необходимости стабильной компенсации СД у матери до зачатия (HbA1c не выше, чем на 0,1% от верхней границы нормы) и поддержания нормогликемии в течение всей беременности. С этой целью проводится обучение женщин и планирование беременности.
Целевые показатели терапии СД для женщин во время беременности.
Самоконтроль
Гликемия (ммоль/л)
Натощак 3,8–5,2
Перед едой 3,8–5,8
Через 1 час после еды менее 7,8
Через 2 часа после еды менее 6,7
Перед сном 5,5–5,8
3.00 утра 5,0–5,5
Кетоновые тела нет
МАУ (мг/сутки) менее 30
Протеинурия нет
АД (ммHg) менее 130/85
Рекомендуется проводить интенсифицированную инсулинотерапию с обязательным ежедневным 6–разовым контролем гликемии и коррекцией вводимого инсулина.
Психологические проблемы у больных СД 1 типа
К сожалению, этот важнейший аспект помощи больным молодого возраста, страдающим тяжелым хроническим заболеванием, находящимся в постоянной ежедневной зависимости от введения инсулина и нуждающимся в постоянном самоконтроле метаболических показателей, не обеспечивается. Функцию психолога приходится выполнять лечащему врачу, близким родственникам и тем, кому небезразлично психологическое состояние больного. СД 1 типа дебютирует в детском и молодом возрасте и может обострять уже имеющиеся острые психологические проблемы. Психологические проблемы больных сахарным диабетом могут быть причиной хронической декомпенсации углеводного обмена. В ряде исследований (D. Neumark–Sztainer, 2002) было показано, что у больных СД 1 типа, чаще, чем в популяции встречаются нарушения пищевого поведения. Особое пищевое поведение может быть причиной необъяснимой невозможности достижения компенсации. Эти изменения требуют активного лечения у психолога и психиатра.
Принципы лечения больных СД 1 типа при сопутствующих заболеваниях
Необходимость проведения оперативного лечения у больных, страдающих сахарным диабетом, всегда требует изменения тактики рекомендуемой сахароснижающей терапии.
Любое хирургическое вмешательство резко увеличивает риск декомпенсации СД и без соответствующей коррекции терапии может привести к серьезным последствиям, нередко угрожающим жизни. Целый ряд факторов может оказать негативное влияние на углеводный обмен как во время операции, так и в послеоперационном периоде. На метаболизм глюкозы может значительно влиять само заболевание, вызвавшее необходимость проведения операции (воспалительные процессы, абсцессы, перитониты, опухоли и т.д.). Хирургическое лечение обычно сопровождается определенным периодом голодания и риском инфекционных осложнений, что увеличивает риск декомпенсации СД. Кроме того, препараты, назначаемые в процессе оперативного лечения, также могут оказать влияние на содержание глюкозы в крови. Наконец, сама по себе хирургическая травма и гормональный ответ на стресс вызывают значительные изменения, ведущие к активации катаболических процессов, гипергликемии и кетогенезу. Недооценка важности изменения лечения на фоне возросшей инсулинорезистентности, несвоевременная коррекция терапии, предшествующая хроническая декомпенсация углеводного обмена могут привести к серьезным последствиям и даже гибели больного.
Вплоть до последнего времени оптимальными показателями, которые необходимо поддерживать на фоне хирургического вмешательства, считались уровни гликемии в пределах от 6,0 до 11 ммоль/л.
Исследование, которое доказательно меняет наши представления об оптимальных уровнях гликемии у больных СД на фоне оперативного вмешательства, было опубликовано Van der Berghe G. и др. (2001). Были оценены результаты назначения интенсивной инсулинотерапии в отделении реанимации хирургической клиники. Планировалось набрать для анализа 2500 больных. Однако авторы получили настолько значимые результаты, что исследование было остановлено после анализа результатов наблюдения 1548 больных. Исследование проводилось в соответствии с требованиями, предъявляемыми к двойным слепым исследованиям. Больные были разделены на две группы. В первой группе проводилась интенсивная сахароснижающая терапия – инсулин вводился в/в постоянно, уровень гликемии поддерживался между 80 мг/дл и 100 мг/дл (4,4–6,1 ммоль/л). В другой группе инсулин вводился подкожно только при гликемии более 11,9 ммоль/л с целью поддержать сахар крови в пределах 10–11 ммоль/л. У пациентов в первой группе была на 34% ниже госпитальная смертность, на 41% реже встречалась острая почечная недостаточность, требующая гемодиализа или гемофильтрации, на 46% была меньше частота инфекций и сепсиса и на 50% ниже средняя потребность в переливании крови. Таким образом, нужно подчеркнуть, что в периоперационном периоде необходимо достигать и поддерживать нормогликемию.
Конкретная тактика ведения больных может отличаться в зависимости от объема оперативного лечения, исходного состояния больного и типа имеющегося у него сахарного диабета.
Подходы к тактике ведения больных с СД 1 типа претерпевали существенные изменения на протяжении последнего десятилетия. Двадцать лет назад рекомендовалось отменять инсулинотерапию на период операции, что, естественно, сопровождалось гипергликемией, риском кетогенеза и кетоацидоза. Поэтому было предложено вводить инсулин подкожно, а потребность в обеспечении энергией в период голодания покрывать введением раствора глюкозы. Но и в этих рекомендациях были разночтения. Некоторые авторы рекомендовали вводить обычные дозы инсулина утром, до операции. Другие – вводить только пролонгированный инсулин или различные части утренней дозы инсулина. Болюсное введение инсулина параллельно с в/в введением глюкозы тоже не всегда давало желаемый эффект. Описываемые колебания уровня гликемии были от 11,3 до 30,2 ммоль/л.
Отсутствие четкости в рекомендациях и неудовлетворительные результаты лечения привели к внедрению в/в систем для введения инсулина. Рекомендовалось использовать постоянный режим введения глюкозы – 100 мл 10% раствора глюкозы в час. Инсулин вводить параллельно с помощью инфузомата (шприцевая помпа с 50 ед. инсулина короткого типа действия в 50 мл 0,9% раствора NaCl). При таком режиме количество вводимого инсулина меняется ежечасно в зависимости от уровня глюкозы (обычно 2–3 ед. инсулина в час). Этот метод – гибкий, физиологичный, но требует наличия специальной аппаратуры и четкой работы лабораторной службы. Такой метод введения инсулина обязателен при проведении больших полостных операций и при операциях на открытом сердце. Средняя потребность в инсулине постоянно меняется и зависит от этапа операции. Было показано, что если потребность в инсулине для поддержания целевой гликемии составила в среднем перед операцией 1,6 ед. в час, то при проведении аорто–коронарного шунтирования при иссечении кожи она была 3 ед. в час, наложении шунтов – 5 ед. в час, сразу после наложения шунтов – 8 ед. в час, в раннем послеоперационном периоде – 12 ед. в час.
При использовании раздельного в/в введения глюкозы и инсулина в случае блокирования одного из путей введения может возникнуть тяжелая, угрожающая жизни ситуация – развитие опасной гипогликемии или гипергликемии. Это, а также необходимость упрощенной системы лечения привели к широкому использованию глюкозо–инсулино–калиевой смеси (ГИК). ГИК смесь – это 500 мл 10% раствора глюкозы + 10 ЕД инсулина короткого типа действия + 10 ммоль KCl. Рекомендуемый обычно режим введения составляет 100 мл в час. То есть ежечасно больному поступает 2 ЕД инсулина, 2 ммоля KCl, 10 грамм глюкозы. В зависимости от показателей гликемии и калиемии, полученных при мониторинге, меняется содержание инсулина и калия во вводимом растворе, как описано в приложении (см. ниже).
Во время операции обязательно проводится мониторинг АД и пульса каждые 5 минут, контролируется цвет кожи и температура. При снижении температуры и потливости необходимо немедленно исключить гипогликемию. При гипогликемии вводится в/в струйно 20 мл 40%–ного раствора глюкозы. Рекомендации по ведению больных суммированы в приложении (см. ниже).
Особенно важным является поддержание нормогликемии при операции кесарева сечения.
Операция кесарева сечения является родоразрешением и требование поддерживать нормогликемию обусловлено прежде всего предотвращением риска развития гипогликемии новорожденного. Доказано, что даже незначительная гипергликемия в родах может вызвать развитие этого тяжелого осложнения. Обязательно поддерживать гликемию в интервале от 4 до 6 ммоль/л.
Накануне операции перед сном вводится обычная доза пролонгированного инсулина. Операция должна проводиться утром в первую очередь. Проводится введение глюкозо–калиевой смеси: 400 мл 10% раствора глюкозы +20,0 мл 4% KCl, со скоростью инфузии 80–100 мл/час.
Инсулин вводится параллельно с введением глюкозо–калиевой смеси с помощью шприцевого дозатора. Ежечасно контролируется гликемия, и в зависимости от уровня гликемии вводится инсулин:
<4 ммоль/л – 1 ЕД/час;
4–6 ммоль/л – 2 ЕД/час;
6,1–10 ммоль/л – 3 ЕД/час;
10,1–12 ммоль/л – 4 ЕД/час;
>12 ммоль/л – 5 ЕД/час.
Коррекция углеводного обмена на фоне острого инфаркта миокарда и острого нарушения мозгового кровообращения
Хорошо известно, что основной причиной гибели больных СД является поражение сердечно–сосудистой системы. Наиболее частое заболевание, приводящее к смерти – ишемическая болезнь сердца, в основе которой лежит развитие атеросклероза коронарных артерий. Свой вклад в ускорение атерогенеза вносят хроническая декомпенсация углеводного обмена, дислипидемии, АГ, которые встречаются у 60–90% больных СД.
Осложнения СД – диабетическая кардиопатия и автономная кардиальная нейропатия являются дополнительными утяжеляющими факторами, играющими важную роль как в возможности развития инфаркта миокарда, так и в утяжелении последствий ишемии. Многие «модифицируемые факторы риска» развития атеросклероза у больных СД остаются без внимания врачей и не корригируются. В доступной литературе опубликованы четкие руководства и рекомендации, основанные на результатах многоцентровых исследований, но в реальной практике они далеко не всегда используются, как руководство к действиям. Частота инфарктов миокарда (ИМ) и прогнозы у больных СД остаются неутешительными.
Было проведено лишь одно многоцентровое исследование по ведению больных СД и инфарктом миокарда–DIGAMI (Diabetes Mellitus Acute Myocardial Infarction). В это исследование было включено 620 больных СД с острым инфарктом миокарда и гипергликемией более 11 ммоль/л. При назначении инсулина и поддержании гликемии от 8 до 10 ммоль/л смертность в первый год после инфаркта снизилась на 33%. Приводим рекомедуемую инсулинотерапию при ОИМ в настоящее время:
- Цель – достижение нормогликемии (приемлемо – гликемия в пределах 6–8 ммоль/л)
- Инфузия инсулина
- Ликвидация гипергликемии
- Недопущение развития гипогликемии
50 Ед инсулина короткого типа действия добавляются в 50 мл 0,9% раствора NaCl, инфузия проводится с помощью инфузомата. Вводится 10% раствор глюкозы со скоростью 100 мл/час. Контроль гликемии и при необходимости изменение количества вводимого инсулина проводится ежечасно.
При отсутствии возможности вводить инсулин с помощью шприцевой помпы можно использовать описанный выше режим инфузии ГИК. Дозы инсулина приведены в приложении (см. ниже).
При решении вопроса о рекомендуемых дозах инсулина необходимо оценить клиническое состояние больного, наличие возможных осложнений ИМ и степень их тяжести. При наличии осложненного ИМ возрастает инсулинорезистентность и дозы инсулина необходимо увеличить.
Острое нарушение мозгового кровообращения (ОНМК) характеризуется внезапным появлением очаговой неврологической симптоматики и/или общемозговых нарушений. По характеру выделяют следующие варианты: ишемический и геморрагический. По варианту течения можно выделить также преходящее нарушение мозгового кровообращения (транзиторные ишемические атаки), при котором неврологическая симптоматика исчезает в течение нескольких минут, реже – часов.
Среди всех больных с инсультами, по данным разных авторов, от 7% до 28% составляют больные СД. Госпитальная смертность при наличии СД составляет более 30%. Анализ наблюдавшейся на протяжении 17 лет большой группы больных СД 1 типа, опубликованный в журнале Stroke, свидетельствует о том, что инсульт являлся причиной смерти в 5 раз более частой у больных СД 1 типа, чем в аналогичной возрастной группе у лиц без диабета.
Гипергликемия ухудшает состояние клеток в очаге ишемии. При гипергликемии включается анаэробный путь метаболизма глюкозы, происходит локальное увеличение продукции лактата, что существенно ухудшает уже имеющиеся нарушения в очаге ишемии.
Очень важный вопрос – выбор тактики инсулинотерапии, определение тех показателей гликемии, которые необходимо обеспечить при ОНМК.
К каким же показателям гликемии необходимо стремиться при лечении больного с нарушением мозгового кровообращения? В настоящее время принято считать, что при транзиторных ишемических атаках правильнее достижение нормогликемии (от 4 до 6 ммоль/л). При наличии ОНМК оптимальными считаются уровни гликемии 7–11 ммоль/л. Именно при таких показателях обеспечивается максимальное протективное действие на зону «ишемической полутени», то есть на те нейроны, функция которых еще может быть восстановлена.
Приложение
Ведение больных СД 1 типа в периоперационном периоде
Пациентам, получающим инсулинотерапию и больным СД, которым планируется обширное хирургическое вмешательство, рекомендуется инфузия глюкозо–инсулино–калиевой смеси (ГИК).
С началом операции инфузия ГИК со скоростью 100 мл/час
- 500 мл 10% раствора глюкозы
- +10 ЕД инсулина короткого типа действия
- +10 ммоль KCl (750 мг сухого вещества)
- контроль уровня гликемии ежечасно, рекомендуемый уровень гликемии 6–12 ммоль/л. Содержание инсулина и калия в ГИК меняется в соответствии с показателями гликемии и уровня калия в крови.

Инфузия ГИК продолжается до того момента, пока пациент не сможет перейти на самостоятельный прием пищи и жидкости. Инфузия ГИК требует контроля уровня электролитов, гликемии. При проведении инфузии в течение более чем 24 часов необходим контроль креатинина, азота мочевины, решение вопроса о переводе на парентеральное питание.
При необходимости уменьшения объема вводимой жидкости у пожилых больных, больных с сердечной недостаточностью можно использовать:
- 500 мл 20% раствора глюкозы
- скорость инфузии 50 мл/час
- +20 ЕД инсулина короткого типа действия
- +20 ммоль KCl
При осложнениях, инфекции, сопутствующей терапии глюкокортикоидами потребность в инсулине увеличивается и составляет 0,4–0,8 ЕД на грамм вводимой глюкозы.
Неотложные операции
- Обязательный учет предшествующей сахароснижающей терапии (введение инсулина короткого типа действия менее чем за 5 часов, пролонгированного инсулина менее чем за 12 часов), тщательный контроль гликемии (исключить гипогликемию). При гипогликемии вводится в/в струйно 20 мл 40%–ного раствора глюкозы.
- При декомпенсации СД, кетоацидозе проводить инфузию инсулина и KCl в 0,9% растворе NaCl, при достижении гликемии 13 ммоль/л, перейти на введение глюкозы. При восстановлении водно–электролитного баланса перейти на вышеуказанную стандартную схему ведения больного.

Рекомендуется проведение контроля гликемии ежечасно (при стабильной гликемии 4–6 ммоль/л в течение 3 часов, контроль гликемии каждые 2 часа).
Необходим контроль содержания калия (при концентрации Ј 3,6 ммоль/л добавить к инфузии 10 ммоль KCl в час).
1. Дедов И.И., Кураева Т.Л., Петеркова
Поделитесь статьей в социальных сетях
www.rmj.ru
